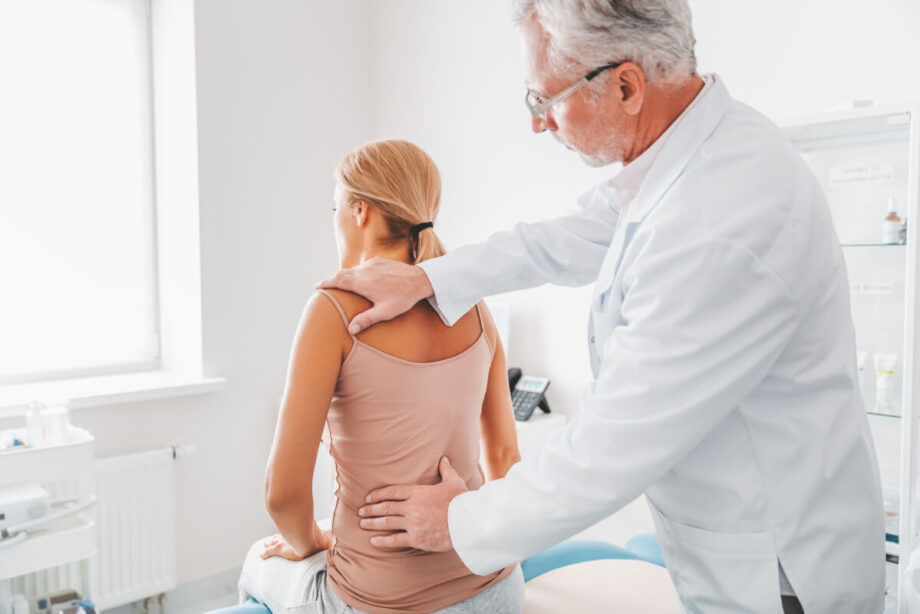
Współpraca pacjenta z fizjoterapeutą przy ustalaniu indywidualnego planu terapii polega na zebraniu wywiadu, wykonaniu badania funkcjonalnego i wspólnym ustaleniu mierzalnych celów oraz bezpiecznej dawki obciążeń. Pacjent dostarcza kluczowych danych o nasileniu i zmienności objawów, czynnikach nasilających i łagodzących, ograniczeniach dnia codziennego oraz możliwościach czasowych, co pozwala dopasować ćwiczenia i zalecenia. Fizjoterapeuta dobiera interwencje gabinetowe i zadania domowe, monitorując tolerancję wysiłku m.in. przez kontrolę bólu w trakcie (zwykle do 3–4/10) i reakcji potreningowej do 24 godzin. Plan jest cyklicznie weryfikowany po 2–4 wizytach lub około 2 tygodniach na podstawie testów porównawczych i zmian funkcji, a modyfikacje wynikają z obiektywnej odpowiedzi organizmu, nie z samej diagnozy.
Jak indywidualne plany terapii pomagają szybciej wrócić do sprawności?
Indywidualne plany terapii pomagają wtedy, gdy są ustalane wspólnie i uwzględniają Twoje objawy, możliwości oraz cel, do którego realnie da się dojść w danym czasie. W praktyce to nie jest kartka z listą ćwiczeń, tylko mapa kroków: co robimy na wizytach, co robisz w domu i po czym poznajemy, że idzie w dobrą stronę.
Jeśli chcesz zobaczyć, jak bywa opisywany taki proces, zajrzyj do materiału pod adresem https://signum-bialystok.pl/zabiegi/indywidualne-plany-terapii/, bo dobrze porządkuje temat indywidualnych planów terapii. Najważniejsze jest jednak to, że plan ma wynikać z badania i Twojej informacji zwrotnej, a nie z samej nazwy schorzenia.
Jak przebiega ustalanie indywidualnych planów terapii na pierwszej wizycie?
Ustalenie indywidualnych planów terapii zaczyna się od wywiadu i badania funkcjonalnego, a kończy na wspólnym ustaleniu priorytetu na najbliższe 2–4 tygodnie. Na pierwszej wizycie zwykle rezerwuje się 45–60 minut, bo trzeba zebrać dane, przetestować ruch i zaplanować bezpieczne obciążenia.
Wywiad dotyczy bólu, ograniczeń w pracy i w domu, wcześniejszych urazów, snu oraz aktywności fizycznej. Potem fizjoterapeuta sprawdza zakresy ruchu, jakość ruchu, siłę wybranych grup mięśniowych oraz reakcję na proste testy prowokacyjne. Z doświadczenia wiem, że pacjent najwięcej wnosi, gdy opisze, po czym jest gorzej, po czym jest lepiej i jak zmienia się ból w ciągu dnia.
Na końcu padają konkrety: ile wizyt na start, co robimy na terapii i jakie zadania domowe są realne. Typowo planuje się 6–10 sesji w cyklu, 1–2 razy w tygodniu, a po 3–4 spotkaniach robi się krótką kontrolę postępów i ewentualną korektę planu. Indywidualne plany terapii są wtedy żywe, bo opierają się na reakcji Twojego ciała, a nie na założeniach.
Co pacjent powinien przygotować, żeby indywidualne plany terapii były trafne?
Żeby indywidualne plany terapii były trafne, pacjent powinien dostarczyć rzetelne informacje i jasno określić cel, nawet jeśli jest prosty, na przykład przespać noc bez wybudzeń z bólu. W praktyce wygląda to tak, że im mniej domysłów, tym szybciej dobiera się właściwe ćwiczenia i dawkę obciążenia.
- Dokumentacja i wyniki badań, jeśli je masz. Nie zawsze są konieczne, ale pomagają zrozumieć historię problemu i uniknąć powtarzania tych samych prób.
- Lista objawów z ostatnich 7 dni. Zapisz, kiedy ból narasta, czy pojawia się drętwienie, jak długo trwa sztywność po wstaniu i co ją zmniejsza.
- Twoje ograniczenia czasowe i sprzętowe. Jeśli masz realnie 10 minut dziennie, plan ma to uwzględniać, bo inaczej indywidualny plan terapii zostanie tylko na papierze.
Przygotuj też strój, który pozwala swobodnie ocenić ruch, oraz nastawienie na krótkie zadania domowe. Najczęściej startujemy od 2–4 ćwiczeń, łącznie 8–15 minut dziennie, a dopiero potem dokładamy elementy. Tak buduje się indywidualne plany terapii, które da się utrzymać dłużej niż tydzień.
Jak wygląda realizacja indywidualnych planów terapii między wizytami i na sali ćwiczeń?
Realizacja indywidualnych planów terapii to połączenie pracy na wizycie i krótkiej, regularnej pracy własnej w domu. Na sesji zwykle jest 30–60 minut: część manualna lub mobilizacje, część ćwiczeń oraz nauka autoterapii.
Jeśli w planie jest terapia manualna, jej celem bywa zmniejszenie bólu i poprawa ruchomości, żeby ćwiczenia weszły lepiej i bez obronnego napięcia. Kinezyterapia jest rdzeniem większości planów: ćwiczenia kontroli ruchu, siły i wytrzymałości dobiera się tak, by ból w trakcie nie przekraczał zwykle 3–4 na 10 i żeby objawy nie utrzymywały się dłużej niż 24 godziny po treningu. Choć to nie takie proste, te progi bardzo pomagają pacjentom ocenić, czy dawka jest właściwa.
Gdy do planu włącza się fizykoterapię, traktuję ją jako wsparcie, a nie zamiennik ćwiczeń. Typowe parametry to na przykład TENS 20–30 minut, częstotliwość zależna od celu przeciwbólowego, ultradźwięki kilka minut na okolicę, a krioterapia miejscowa zwykle 2–4 minuty w seriach, jeśli nie ma przeciwwskazań. Indywidualne plany terapii uwzględniają też regenerację: sen, przerwy od siedzenia i stopniowanie aktywności, bo bez tego efekty lubią się cofać.
Kiedy modyfikuje się indywidualne plany terapii i po czym poznać, że działają?
Indywidualne plany terapii modyfikuje się, gdy objawy nie zmieniają się w przewidywanym tempie albo gdy pojawiają się nowe ograniczenia. Najczęściej pierwszą korektę robi się po 2–4 wizytach lub po 2 tygodniach pracy domowej, bo wtedy widać, jak organizm reaguje na obciążenie.
Sygnałem, że plan działa, jest poprawa funkcji, a nie tylko chwilowe zmniejszenie bólu. Patrzymy na konkret: większy zakres ruchu o kilka do kilkunastu stopni, łatwiejsze schylanie, dłuższy spacer bez przerwy, mniej wybudzeń w nocy, lepsza tolerancja siedzenia. W gabinecie często używa się prostych testów porównawczych, tych samych na starcie i w kontroli, żeby nie opierać się wyłącznie na wrażeniu.
- Jeśli po ćwiczeniach ból rośnie i utrzymuje się ponad dobę, plan zwykle wymaga zmniejszenia dawki lub zmiany bodźca. To nie jest porażka, tylko informacja, że organizm potrzebuje innego tempa.
- Gdy objawy się centralizują albo wyraźnie spada ich intensywność, można stopniowo zwiększać obciążenia. Wtedy indywidualny plan terapii przechodzi z etapu przeciwbólowego do etapu budowania sprawności.
Najlepsza współpraca wygląda tak, że pacjent mówi wprost, co zrobił, czego nie zrobił i dlaczego, a fizjoterapeuta na tej podstawie zmienia plan bez oceniania. Indywidualne plany terapii mają sens tylko wtedy, gdy są dopasowane do życia, a nie do idealnego scenariusza z podręcznika.
Najczęściej zadawane pytania
Jakie objawy po ćwiczeniach są sygnałem, że trzeba zmniejszyć obciążenie?
Jeśli ból wyraźnie rośnie po treningu i utrzymuje się dłużej niż 24 godziny, to zwykle znak, że dawka była zbyt duża. Sygnałem ostrzegawczym bywa też narastająca sztywność następnego dnia, pogorszenie snu lub spadek tolerancji codziennych czynności. W takiej sytuacji najczęściej zmniejsza się zakres ruchu, liczbę powtórzeń albo intensywność i wraca do lepiej tolerowanej wersji ćwiczenia.
Ile czasu dziennie realnie wystarczy na ćwiczenia domowe z planu terapii?
Najczęściej na start wystarcza 8–15 minut dziennie, jeśli ćwiczenia są dobrze dobrane i wykonywane regularnie. Lepiej zrobić krótszy zestaw 5–6 dni w tygodniu niż długi trening raz na kilka dni. Gdy tolerancja rośnie, plan zwykle rozszerza się stopniowo o kolejne elementy lub dłuższy czas pracy.
Czy terapia manualna wystarczy bez ćwiczeń w planie terapii?
Terapia manualna może szybko zmniejszyć ból i poprawić ruchomość, ale bez ćwiczeń efekt często jest krótkotrwały. Ćwiczenia utrwalają zmianę, bo uczą ciało nowego sposobu ruchu i budują tolerancję na obciążenia. W praktyce najlepsze rezultaty daje połączenie pracy manualnej z kinezyterapią i prostą autoterapią w domu.
Jak łączyć fizykoterapię z ćwiczeniami, żeby nie przeciążyć objawów?
Fizykoterapia zwykle ma wspierać tolerancję ruchu, więc często wykonuje się ją przed ćwiczeniami (żeby łatwiej wejść w ruch) albo po ćwiczeniach (żeby wyciszyć objawy), zależnie od reakcji organizmu. Trzymaj się zasady, że po całej sesji objawy nie powinny narastać na dłużej niż dobę. Jeśli po połączeniu zabiegów i treningu czujesz wyraźne przeciążenie, warto skrócić część ćwiczeń lub rozdzielić bodźce na różne dni.
Co zrobić, gdy ból kręgosłupa wraca między wizytami mimo realizacji planu?
Najpierw sprawdź, czy ból nie przekracza ustalonego progu w trakcie ćwiczeń i czy nie utrzymuje się dłużej niż 24 godziny po nich. W praktyce pomaga też krótkie „resetowanie” dnia: częstsze przerwy od siedzenia, lżejsza wersja ćwiczeń i spokojny spacer zamiast dokładania intensywności. Jeśli objawy zmieniają charakter, pojawia się nowe drętwienie lub wyraźnie spada sprawność, zgłoś to na kontroli, bo plan może wymagać korekty bodźców.