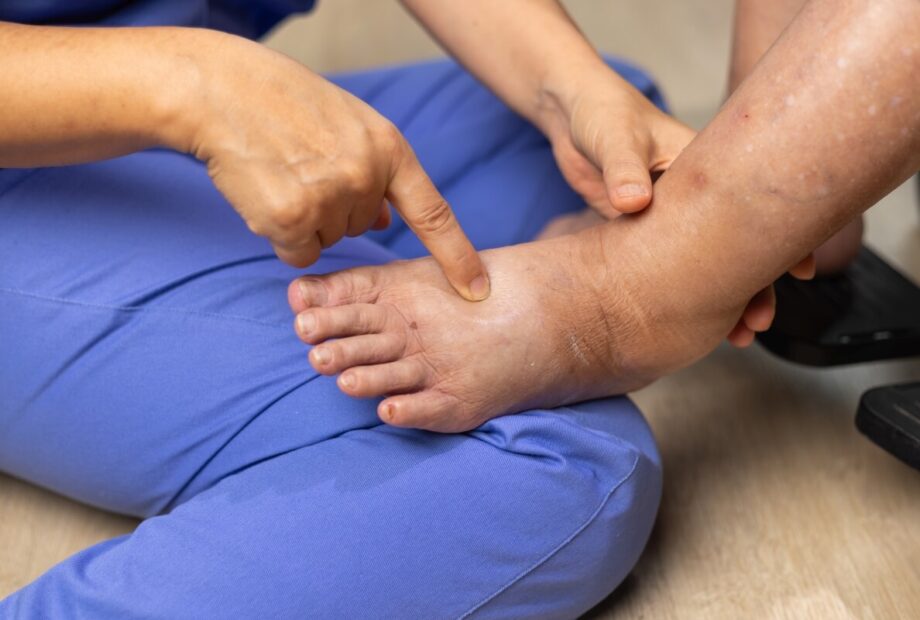
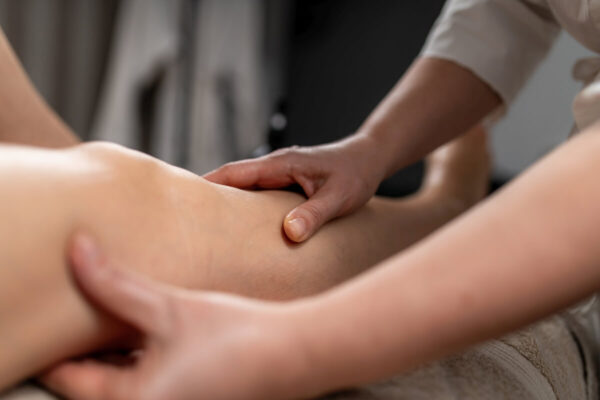
Profesjonalny drenaż limfatyczny przy obrzęku limfatycznym to manualna, bardzo delikatna technika prowadzona w ściśle określonej kolejności, której celem jest usprawnienie odpływu limfy bez podrażniania tkanek. Zabieg rozpoczyna się od udrożnienia obszarów bliżej tułowia (węzłów i kolektorów), a dopiero potem obejmuje segmenty dalsze kończyny, kierując płyn stopniowo ku górze powolnymi, rytmicznymi chwytami bez bólu i bez intensywnego rozcierania. Typowa sesja trwa 30–60 minut, a przy większych obrzękach 75–90 minut, z naciskiem dobranym tak, aby nie nasilać przekrwienia ani reaktywnego obrzęku. Po drenażu standardem jest natychmiastowe zastosowanie kompresji (bandażowanie wielowarstwowe lub wyrób uciskowy), ponieważ bez ucisku efekt redukcji obrzęku jest krótkotrwały.
Jak rozpoznać obrzęk limfatyczny i kiedy drenaż ma sens?
Obrzęk limfatyczny to przewlekłe gromadzenie się płynu i białek w tkankach, gdy układ limfatyczny nie nadąża z odpływem. Drenaż limfatyczny ma sens wtedy, gdy obrzęk limfatyczny jest rozpoznany lub silnie podejrzewany po badaniu i widać, że obrzęk nie zachowuje się jak zwykłe zatrzymanie wody. W praktyce najczęściej dotyczy kończyn, ale może obejmować też tułów, szyję lub okolicę pachy czy pachwiny. Jeśli obrzęk narasta, skóra robi się napięta, a biżuteria lub ubranie zaczynają uciskać, to jest dobry moment, by skonsultować się ze specjalistą.
W gabinecie często słyszę pytanie, czy obrzęk limfatyczny może być następstwem leczenia nowotworowego, usunięcia węzłów chłonnych lub radioterapii. Temat jest ważny, bo wczesna profilaktyka i prawidłowe nawyki potrafią realnie spowolnić rozwój dolegliwości, dlatego warto przeczytać materiał Czy obrzęk limfatyczny może pojawić się po leczeniu onkologicznym i jak mu zapobiegać. Niezależnie od przyczyny, obrzęk limfatyczny wymaga podejścia procesowego, a nie jednorazowego zabiegu.
Jak przebiega profesjonalny drenaż limfatyczny przy obrzęku limfatycznym krok po kroku?
Profesjonalny drenaż limfatyczny to manualna technika o bardzo delikatnym nacisku, prowadzona w określonej kolejności, tak aby najpierw udrożnić drogi odpływu, a dopiero potem pracować na obrzękniętej okolicy. Przy obrzęku limfatycznym zabieg zwykle trwa 30–60 minut, a w większych obrzękach kończyny bywa wydłużany do 75–90 minut. Ruchy są powolne i rytmiczne, bez bólu i bez intensywnego rozcierania, bo celem jest pobudzenie przepływu limfy, a nie rozluźnianie mięśni.
Typowy schemat wygląda tak, że terapeuta zaczyna od obszarów bliżej tułowia, aby przygotować węzły i kolektory limfatyczne do przyjęcia płynu z obwodu. Dopiero później przechodzi do segmentów dalszych, np. dłoni i przedramienia albo stopy i podudzia, i stopniowo kieruje pracę ku górze. W obrzęku limfatycznym liczy się precyzja: zbyt mocny nacisk częściej nasila przekrwienie i podrażnia tkanki, zamiast poprawić odpływ.
Po manualnym drenażu zwykle od razu wdraża się kompresję, bo bez niej efekt jest krótszy. Najczęściej jest to bandażowanie wielowarstwowe lub dobrze dobrany wyrób uciskowy, zależnie od etapu terapii i tolerancji skóry. Jeśli ktoś wychodzi po zabiegu bez żadnej formy ucisku, obrzęk limfatyczny ma tendencję do szybkiego powrotu, zwłaszcza w kończynach.
Ile zabiegów drenażu limfatycznego potrzeba, gdy utrzymuje się obrzęk limfatyczny?
Przy obrzęku limfatycznym najczęściej planuje się serię, a nie pojedynczą wizytę, bo układ limfatyczny uczy się nowego toru odpływu stopniowo. W fazie intensywnej terapii spotyka się zwykle 3–5 zabiegów tygodniowo przez 2–4 tygodnie, czyli orientacyjnie 8–20 sesji. Potem przechodzi się do fazy podtrzymującej: 1 zabieg co 1–2 tygodnie lub rzadziej, jeśli obrzęk jest stabilny i dobrze kontrolowany kompresją oraz ruchem.
Realny czas terapii zależy od tego, jak długo trwa obrzęk limfatyczny, jak bardzo tkanki są zwłókniałe i czy pacjent stosuje kompresję oraz ćwiczenia. Z doświadczenia wiem, że największe różnice widać wtedy, gdy terapia manualna jest połączona z codziennym uciskiem i systematycznym ruchem stawu powyżej i poniżej obrzęku. Jeśli obrzęk limfatyczny ma już twardszą konsystencję i skóra jest mniej przesuwalna, poprawa zwykle jest wolniejsza, ale nadal możliwa.
Czy drenaż limfatyczny zawsze pomaga na obrzęk limfatyczny i kiedy trzeba uważać?
Drenaż limfatyczny często zmniejsza uczucie ciężkości i napięcia, ale nie jest rozwiązaniem dla każdego obrzęku i nie zawsze daje szybki efekt objętościowy. Obrzęk limfatyczny bywa mylony z obrzękiem żylnym, tłuszczowym lub pourazowym, a wtedy plan terapii wygląda inaczej. Dlatego tak ważne jest badanie: ocena skóry, tkanki podskórnej, dołka po ucisku, zakresu ruchu oraz porównanie obwodów w stałych punktach.
W praktyce są sytuacje, gdy z drenażem trzeba się wstrzymać albo zmodyfikować jego formę, bo priorytetem jest bezpieczeństwo. Najczęściej dotyczy to ostrej infekcji skóry, nieleczonej niewydolności krążenia, świeżej zakrzepicy, nasilonego bólu niewiadomego pochodzenia lub szybko narastającego obrzęku bez wyjaśnienia. Przy obrzęku limfatycznym zawsze zwracam uwagę na stan skóry, bo mikrourazy i pęknięcia zwiększają ryzyko powikłań i pogarszają tolerancję kompresji.
Jak utrwalić efekt drenażu limfatycznego przy obrzęku limfatycznym w domu?
Najlepsze efekty daje połączenie drenażu z kompresją, ruchem i pielęgnacją skóry, bo sam zabieg jest tylko jednym elementem terapii. Przy obrzęku limfatycznym celem domowego postępowania jest utrzymanie odpływu i ograniczenie ponownego gromadzenia płynu między sesjami. W praktyce oznacza to codzienną, spokojną aktywność i konsekwencję, nawet jeśli obrzęk zmniejsza się tylko trochę.
Kompresja dobrana do etapu terapii: w fazie redukcji często stosuje się bandażowanie wielowarstwowe, a w fazie stabilizacji wyrób uciskowy noszony przez większość dnia. Ucisk powinien być odczuwalny, ale nie może powodować drętwienia, sinienia palców ani narastającego bólu.
Ćwiczenia z pracą mięśni i oddechu: 10–20 minut dziennie ruchów w pełnym, bezbolesnym zakresie, z naciskiem na stawy sąsiadujące z obrzękiem oraz spokojny oddech przeponowy. Taka praca działa jak pompa i wspiera odpływ limfy bez przeciążania tkanek.
Do tego dochodzi pielęgnacja skóry, bo przesuszona i popękana gorzej znosi ucisk i łatwiej ulega podrażnieniu. Unikaj przegrzewania, długiego bezruchu i ucisku punktowego, na przykład ciasnych mankietów lub zegarka na obrzękniętej kończynie. Jeśli obrzęk limfatyczny zmienia się gwałtownie, pojawia się zaczerwienienie, ocieplenie, gorączka lub silny ból, nie czekaj z konsultacją u specjalisty, bo wtedy liczy się szybka ocena przyczyny i bezpieczne poprowadzenie terapii.
Najczęściej zadawane pytania
Jak przygotować się do drenażu limfatycznego, żeby zabieg był skuteczniejszy?
Załóż luźne ubranie, zdejmij biżuterię z obrzękniętej kończyny i przygotuj informacje o tym, kiedy obrzęk się nasila oraz czy stosujesz kompresję. Przed wizytą unikaj intensywnego masażu i mocnego rozcierania obrzękniętego miejsca, bo może to podrażnić tkanki. Jeśli masz skłonność do przesuszeń lub pęknięć skóry, zadbaj o jej nawilżenie dzień wcześniej, aby lepiej tolerowała ucisk po zabiegu.
Czy po drenażu limfatycznym normalne jest częstsze oddawanie moczu i uczucie zmęczenia?
Tak, częstsze oddawanie moczu po zabiegu bywa odczuwalne, bo organizm przetwarza przesunięty płyn i reguluje gospodarkę wodną. U części osób pojawia się też senność lub zmęczenie, dlatego warto zaplanować spokojniejszy dzień i nawodnić się w typowej dla siebie ilości. Jeśli po zabiegu pojawi się narastający ból, wyraźne zaczerwienienie lub szybkie powiększanie obrzęku, przerwij samodzielne działania i skonsultuj to.
Jak dobrać i kontrolować kompresję po drenażu, żeby nie pogorszyć obrzęku?
Ucisk powinien być równomierny i odczuwalny, ale nie może powodować drętwienia, sinienia palców ani narastającego bólu w spoczynku. Po założeniu kompresji sprawdź kolor i temperaturę palców oraz to, czy możesz swobodnie poruszać stawami powyżej i poniżej obrzęku. Jeśli ucisk „tnie” punktowo (np. na brzegu mankietu, pod zegarkiem lub na zagięciu bandaża), popraw ułożenie albo skonsultuj dopasowanie, bo takie miejsca sprzyjają nawrotom obrzęku.
Ucisk powinien być równomierny i odczuwalny, ale nie może powodować drętwienia, sinienia palców ani narastającego bólu w spoczynku. Po założeniu kompresji sprawdź kolor i temperaturę palców oraz to, czy możesz swobodnie poruszać stawami powyżej i poniżej obrzęku. Jeśli ucisk „tnie” punktowo (np. na brzegu mankietu, pod zegarkiem lub na zagięciu bandaża), popraw ułożenie albo skonsultuj dopasowanie, bo takie miejsca sprzyjają nawrotom obrzęku.
Jakie proste ćwiczenia w domu najlepiej wspierają odpływ limfy między wizytami?
Wykonuj 10–20 minut spokojnych ruchów w pełnym, bezbolesnym zakresie w stawach sąsiadujących z obrzękiem, np. zginanie i prostowanie, krążenia oraz napinanie i rozluźnianie mięśni. Dodaj wolny oddech przeponowy, bo zmiany ciśnienia w tułowiu wspierają „pompę” limfatyczną. Ćwicz najlepiej w kompresji, jeśli jest zalecona, i unikaj ćwiczeń do upadku mięśniowego oraz długich izometrii, które mogą nasilać uczucie ciężkości.
Kiedy przerwać domowe działania i pilnie skonsultować obrzęk?
Szybko skonsultuj się, gdy obrzęk narasta z dnia na dzień bez jasnej przyczyny, pojawia się ocieplenie i zaczerwienienie skóry albo dołącza gorączka. Nie ignoruj też silnego bólu niewiadomego pochodzenia, nagłej tkliwości oraz sytuacji, gdy kompresja nagle staje się nietolerowana mimo poprawnego założenia. Do czasu oceny ogranicz przegrzewanie, intensywne masowanie i długie unieruchomienie, a kończynę utrzymuj w wygodnym ułożeniu z możliwością lekkiego ruchu.