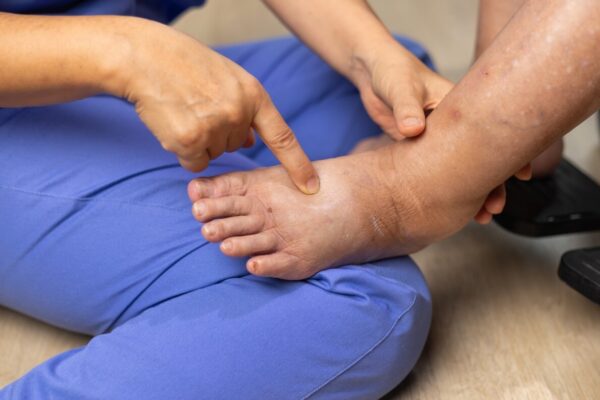
Obrzęk limfatyczny ma 4 stadia (0–III), a w każdym z nich kluczowe jest monitorowanie odwracalności obrzęku, konsystencji tkanek oraz stanu skóry. W stadium 0 dominują subiektywne objawy (ciężkość, napięcie, mrowienie) bez widocznego obrzęku, a w stadium I pojawia się miękki obrzęk z dołkiem po uciśnięciu, który zmniejsza się po uniesieniu kończyny. Stadium II charakteryzuje się utrwalaniem obrzęku, narastającym zbiciem tkanek, słabszym lub brakiem dołka oraz częstszym ograniczeniem ruchu i pogorszeniem kondycji skóry. Stadium III to duży, twardy obrzęk ze zmianami skórnymi i podskórnymi oraz wysokim ryzykiem nawrotowych stanów zapalnych, dlatego priorytetem jest szybkie wychwycenie zaczerwienienia, ocieplenia, tkliwości i nagłego skoku obrzęku.
Jak rozpoznać obrzęk limfatyczny i dlaczego stadia mają znaczenie?
Obrzęk limfatyczny to przewlekłe gromadzenie się płynu i białek w tkankach, gdy układ limfatyczny nie nadąża z ich odprowadzaniem. Stadia mają znaczenie, bo w każdym z nich inne są objawy, tempo utrwalania zmian i to, na co najbardziej trzeba uważać w codziennym funkcjonowaniu. Z doświadczenia wiem, że im wcześniej pacjent rozpozna typowe sygnały, tym łatwiej ograniczyć narastanie obrzęku i poprawić komfort.
Jeśli obrzęk limfatyczny pojawia się po leczeniu onkologicznym, czujność powinna być jeszcze większa, bo ryzyko przewlekłego utrwalenia zmian rośnie wraz z czasem. W praktyce wiele osób szuka odpowiedzi, skąd to się bierze i jak działa profilaktyka, dlatego pomocny bywa materiał: Czy obrzęk limfatyczny może pojawić się po leczeniu onkologicznym i jak mu zapobiegać. Niezależnie od przyczyny, stadia opisują ten sam mechanizm: od obrzęku miękkiego, odwracalnego, do zmian włóknistych i skórnych.
Jakie są stadia obrzęku limfatycznego i czym różnią się objawy?
Najczęściej wyróżnia się stadium 0, I, II i III, a różnice dotyczą odwracalności obrzęku, twardości tkanek i zmian skóry. Obrzęk limfatyczny w stadium 0 może nie być widoczny, ale daje uczucie ciężkości i napięcia, natomiast w kolejnych stadiach pojawia się już wyraźne powiększenie obwodu kończyny lub okolicy ciała. Im wyższe stadium, tym większe ryzyko utrwalenia obrzęku i ograniczeń ruchu.
Stadium 0, utajone: obrzęk limfatyczny nie musi być widoczny, ale pojawia się ciężkość, mrowienie, szybkie męczenie kończyny. U części osób pierwszym sygnałem jest gorsza tolerancja biżuterii, rękawa od ubrania lub ucisk skarpety.
Stadium I, odwracalne: obrzęk jest miękki, zostaje dołek po uciśnięciu palcem, a po odpoczynku z uniesieniem kończyny zwykle się zmniejsza. To etap, w którym najszybciej widać efekt dobrze dobranej kompresji i ruchu.
Stadium II, utrwalające się: obrzęk limfatyczny jest coraz mniej podatny na odpoczynek, tkanki robią się bardziej zbite, a dołek po uciśnięciu może być słabszy lub nieobecny. Częściej dochodzi do ograniczeń zakresu ruchu i problemów ze skórą, bo gorzej się odżywia.
Stadium III, zaawansowane: obrzęk jest twardy, duży, z wyraźnymi zmianami skóry i tkanki podskórnej, czasem z fałdami i zgrubieniami. W tym etapie rośnie ryzyko nawracających stanów zapalnych skóry, a terapia zwykle wymaga konsekwencji i dłuższego prowadzenia.
Warto pamiętać, że obrzęk limfatyczny potrafi narastać falami, na przykład po infekcji, przeciążeniu lub długiej podróży. Dlatego sam fakt, że raz było lepiej, nie oznacza, że problem zniknął. Ocenę stadium i plan postępowania powinien prowadzić specjalista po badaniu i pomiarach obwodów.
Na co zwracać uwagę w stadium 0 i I, gdy obrzęk limfatyczny bywa jeszcze odwracalny?
W stadium 0 i I najważniejsze jest wychwycenie subtelnych sygnałów i szybkie wdrożenie codziennych nawyków, które odciążają układ limfatyczny. Obrzęk limfatyczny na tym etapie często zmniejsza się po ruchu i kompresji, a niekiedy po samej zmianie obciążeń w ciągu dnia. To moment, w którym naprawdę da się dużo ugrać profilaktyką.
Zwracaj uwagę na różnicę obwodów między stronami, uczucie rozpierania, ciężkość oraz to, czy po naciśnięciu zostaje dołek. Dobrą praktyką jest mierzenie obwodu w stałych punktach 1–2 razy w tygodniu przez 4–6 tygodni, o podobnej porze dnia. Jeśli różnice są powtarzalne i rosną, to sygnał do konsultacji.
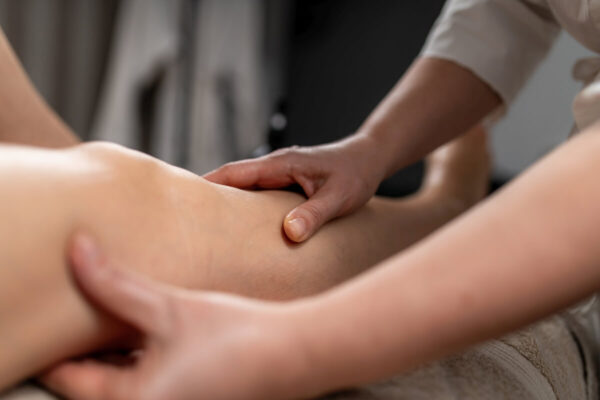
W terapii wczesnej często stosuje się elementy kompleksowej terapii przeciwobrzękowej: edukację, ćwiczenia, pracę oddechową, manualne techniki drenażowe oraz kompresję. Typowo spotyka się serię 6–12 wizyt w ciągu 3–6 tygodni, a pojedyncza sesja trwa około 45–60 minut, zależnie od rozległości obrzęku. Równolegle pacjent dostaje prosty plan ruchowy do domu, bo bez tego efekty są krótkie.
Jeśli obrzęk limfatyczny dotyczy kończyny, zwróć uwagę na skórę między palcami, drobne skaleczenia, otarcia i przesuszenie. Skóra jest pierwszą barierą przed infekcją, a infekcja potrafi gwałtownie nasilić obrzęk. W praktyce wygląda to tak, że drobny stan zapalny potrafi cofnąć efekty kilku tygodni pracy.
Jak postępuje obrzęk limfatyczny w stadium II i III i jakie są typowe błędy?
W stadium II i III obrzęk limfatyczny jest zwykle bardziej zbity, mniej podatny na samo uniesienie kończyny i częściej ogranicza ruch oraz funkcję. Na tym etapie celem jest zmniejszenie objętości, poprawa jakości tkanek i utrzymanie efektu dzięki kompresji oraz regularnemu ruchowi. Da się uzyskać poprawę, choć to nie takie proste i wymaga systematyczności.
W praktyce często potrzebna jest intensywniejsza faza terapii: 10–20 sesji w 2–4 tygodnie, a przy dużych obrzękach nawet dłużej, z kontrolą pomiarów co kilka dni. Pojedyncza wizyta trwa zwykle 60–90 minut, bo oprócz pracy manualnej dochodzi nauka bandażowania lub dobór wyrobu uciskowego oraz trening ćwiczeń. Potem przechodzi się w etap podtrzymujący, gdzie kluczowe są nawyki i kontrola nawrotów.
Najczęstsze błędy to rezygnacja z kompresji po pierwszej poprawie, zbyt intensywne rozgrzewanie tkanek oraz chaotyczne ćwiczenia bez kontroli obrzęku po wysiłku. Część osób masuje obrzęk limfatyczny zbyt mocno, co podrażnia tkanki i nasila reakcję zapalną, zamiast wspierać odpływ. Zdarza się też ignorowanie narastającej sztywności skóry, a to sygnał, że zaczynają dominować zmiany włókniste.
Skóra i infekcje: obserwuj zaczerwienienie, miejscowe ocieplenie, tkliwość oraz nagłe zwiększenie obrzęku. Przy takich objawach potrzebna jest pilna konsultacja lekarska, bo stan zapalny może szybko się rozszerzać.
Funkcja i ruch: kontroluj, czy obrzęk limfatyczny nie ogranicza zginania i prostowania stawów oraz czy nie zmienia wzorca chodu lub chwytu. Gdy ruch ucieka, rośnie ryzyko przeciążeń i wtórnego bólu.
W stadium III trzeba też realnie ocenić tolerancję kompresji i dobrać ją tak, by była noszona regularnie, a nie tylko okazjonalnie. Z doświadczenia wiem, że lepsza jest kompresja trochę słabsza, ale konsekwentna, niż idealna na papierze, której pacjent nie jest w stanie utrzymać w codzienności. O doborze zawsze powinien decydować specjalista po ocenie skóry, czucia i ukrwienia.
Kiedy zgłosić się do specjalisty, jeśli podejrzewasz obrzęk limfatyczny?
Do specjalisty warto zgłosić się, gdy obrzęk limfatyczny utrzymuje się dłużej niż 2–4 tygodnie, narasta mimo odpoczynku albo pojawia się wyraźna asymetria obwodów. Pilnej konsultacji wymaga nagłe zaczerwienienie, ból, ocieplenie skóry, gorączka lub szybki skok obrzęku, bo to może sugerować stan zapalny. Nie chodzi o samą etykietę rozpoznania, tylko o ocenę ryzyka i dobranie bezpiecznego postępowania.
Na pierwszej wizycie zwykle zbiera się wywiad, mierzy obwody w stałych punktach, ocenia skórę, tkanki i ruch, a czasem wykonuje proste testy funkcjonalne. Potem ustala się plan: ile sesji na start, jaką kompresję rozważyć i jakie ćwiczenia wykonywać codziennie przez 10–20 minut. Jeśli obrzęk limfatyczny dotyczy kończyny, często wprowadza się też automonitoring, czyli krótkie notatki o obwodach, aktywności i reakcjach skóry.
Najlepszym wskaźnikiem, że idziesz w dobrym kierunku, jest stabilizacja obwodów, mniejsze uczucie ciężkości i lepsza tolerancja wysiłku bez skoku obrzęku następnego dnia. Gdy objawy wracają falami, zwykle trzeba dopracować dawkę ruchu, czas noszenia kompresji i pielęgnację skóry, zamiast dokładać coraz mocniejsze bodźce. Obrzęk limfatyczny jest schorzeniem przewlekłym, ale dobrze prowadzony potrafi być przewidywalny i możliwy do kontrolowania na co dzień.
Najczęściej zadawane pytania
Jak wygląda pierwsza wizyta przy podejrzeniu obrzęku limfatycznego?
Najczęściej wykonywany jest wywiad, pomiary obwodów w stałych punktach oraz ocena skóry, tkanek i zakresu ruchu. Na tej podstawie ustala się plan terapii (np. liczba wizyt, kompresja, ćwiczenia domowe) oraz zasady monitorowania reakcji obrzęku po aktywności. Warto zabrać listę objawów, notatki z pomiarów i informacje, kiedy obrzęk nasila się najbardziej.
Jakie ćwiczenia są najbezpieczniejsze przy obrzęku limfatycznym?
Zwykle najlepiej sprawdzają się łagodne ćwiczenia w pełnym, niebolesnym zakresie ruchu połączone z pracą oddechową i rytmiczną pracą mięśni. Najczęściej zaleca się 10–20 minut dziennie, a intensywność dobiera tak, aby następnego dnia nie było wyraźnego skoku obrzęku. Jeśli masz kompresję zaleconą przez specjalistę, ćwiczenia często wykonuje się właśnie w kompresji, bo poprawia to kontrolę objętości.
Ile czasu należy nosić kompresję w ciągu dnia?
Czas noszenia zależy od stadium, tolerancji skóry i celu terapii, ale najczęściej kompresję stosuje się przez większość dnia, a zdejmuje na noc, jeśli tak zalecono. Na początku zwykle wprowadza się ją stopniowo i obserwuje skórę oraz czucie, żeby uniknąć podrażnień i nadmiernego ucisku. Gdy obrzęk ma tendencję do nawrotów, regularność noszenia jest ważniejsza niż „idealna” siła ucisku używana tylko okazjonalnie.
Czego unikać, żeby nie nasilać obrzęku po terapii lub wysiłku?
Unikaj zbyt intensywnego rozgrzewania tkanek, mocnego masażu „na siłę” oraz nagłych skoków obciążenia treningowego bez kontroli reakcji obrzęku. Po wysiłku sprawdź, czy nie rośnie uczucie ciężkości i czy obwód nie zwiększa się następnego dnia, bo to sygnał do zmniejszenia dawki lub zmiany rodzaju aktywności. Częstym błędem jest też odstawienie kompresji po pierwszej poprawie, co sprzyja szybkim nawrotom.
Kiedy objawy skórne wymagają pilnej konsultacji?
Pilnie skonsultuj się, jeśli pojawia się nagłe zaczerwienienie, ocieplenie, tkliwość, szybko narastający obrzęk lub gorączka. Takie objawy mogą świadczyć o stanie zapalnym, który potrafi szybko nasilić obrzęk i pogorszyć stan tkanek. Do konsultacji skłaniają też pęknięcia skóry, sączenie lub trudno gojące się otarcia, bo zwiększają ryzyko infekcji.