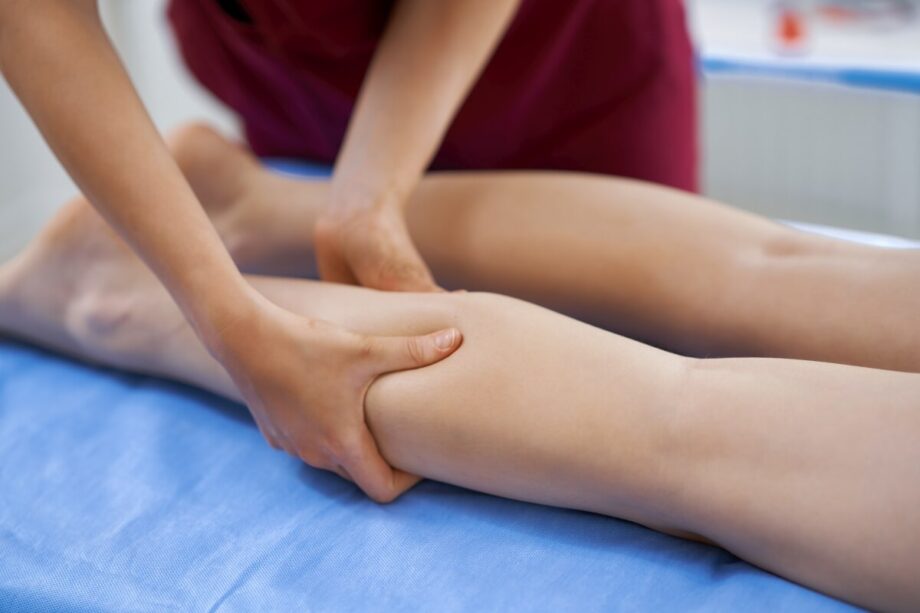
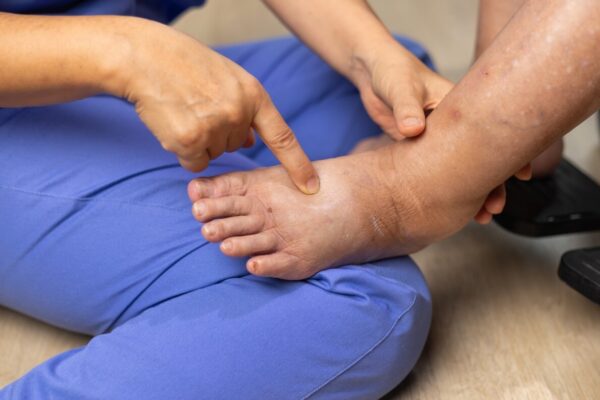
Kompresja jest skuteczna w leczeniu obrzęku limfatycznego kończyn dolnych, ponieważ zmniejsza zaleganie płynu w tkankach i poprawia działanie pompy mięśniowej podczas chodu. Najlepsze efekty daje stosowana systematycznie, szczególnie w połączeniu z ruchem oraz założeniem ucisku bezpośrednio po drenażu manualnym. W fazie redukcji objętości częściej wykorzystuje się bandażowanie wielowarstwowe lub regulowane systemy uciskowe, a po spadku obrzęku przechodzi się na wyroby uciskowe do utrzymania efektu. Wyraźna poprawa bywa widoczna po 1–2 tygodniach konsekwentnego postępowania, natomiast stabilizacja zwykle wymaga 4–12 tygodni i regularnej kontroli dopasowania ucisku.
Czym jest obrzęk limfatyczny kończyn dolnych i dlaczego kompresja ma sens?
Obrzęk limfatyczny kończyn dolnych to przewlekłe gromadzenie się płynu bogatego w białko w tkankach, gdy układ limfatyczny nie nadąża z odpływem. Kompresja ma sens, bo mechanicznie zmniejsza przestrzeń, w której płyn może zalegać, i poprawia pracę pompy mięśniowej podczas chodzenia. W praktyce to jedna z podstawowych metod postępowania, ale działa najlepiej, gdy jest dobrana do stanu skóry, kształtu kończyny i tolerancji pacjenta. Jeśli obrzęk limfatyczny trwa długo, sama kompresja zwykle nie wystarcza i trzeba dołączyć terapię manualną oraz ćwiczenia.
Jeżeli podejrzewasz obrzęk limfatyczny, najwięcej zyskuje się na szybkim reagowaniu, zanim tkanki zaczną twardnieć i pojawią się nawracające stany zapalne skóry. Pomaga w tym krótka autokontrola objawów i obserwacja, jak zachowuje się kończyna w ciągu dnia oraz po odpoczynku. Dobrym punktem startu jest poradnik Jak rozpoznać wczesne objawy obrzęku limfatycznego zanim się nasili, bo wczesny obrzęk limfatyczny bywa mylony ze zmęczeniem nóg lub obrzękiem żylnym. Im wcześniej rozpoznasz typowe sygnały, tym łatwiej dobrać skuteczną kompresję i uniknąć utrwalania obrzęku.
Czy kompresja naprawdę zmniejsza obrzęk limfatyczny nóg?
Tak, kompresja zwykle realnie zmniejsza obrzęk limfatyczny, szczególnie gdy jest stosowana systematycznie i połączona z ruchem. Działa przez zwiększenie ciśnienia w tkankach, co ogranicza filtrację płynu do przestrzeni międzykomórkowej i ułatwia jego przesuwanie w stronę zdrowiej działających dróg chłonnych. W gabinecie najczęściej widać, że obrzęk limfatyczny miękki i świeższy reaguje szybciej niż obrzęk utrwalony z włóknieniem.
Jeśli celem jest wyraźna redukcja objętości, kompresję często wprowadza się etapami. W fazie intensywnej stosuje się bandażowanie wielowarstwowe lub regulowane systemy uciskowe przez większość doby, a po uzyskaniu spadku obrzęku przechodzi się na wyroby płaskodziane do utrzymania efektu. Typowo zabieg drenażu manualnego trwa 30–60 minut, a kompresję zakłada się bezpośrednio po nim, żeby nie stracić uzyskanego efektu. W praktyce wygląda to tak, że bez kompresji obrzęk limfatyczny często wraca w ciągu kilkunastu godzin, zwłaszcza przy dłuższym staniu lub siedzeniu.
Jak dobrać kompresję, gdy obrzęk limfatyczny obejmuje stopę, kostkę i łydkę?
Dobór kompresji przy obrzęku limfatycznym powinien uwzględniać kształt kończyny, obecność fałdów skórnych, stan skóry i to, czy obrzęk wchodzi na grzbiet stopy oraz palce. Najczęściej zaczyna się od rozwiązań, które dobrze kontrolują stopę i kostkę, bo tam obrzęk limfatyczny lubi się utrwalać. Jeśli ucisk omija stopę, płyn bywa wypychany dystalnie i pojawia się dyskomfort oraz wrażenie ciasnoty w przodostopiu.
W praktyce stosuje się dwa główne scenariusze: redukcję obrzęku i utrzymanie efektu. W fazie redukcyjnej lepiej sprawdzają się opatrunki uciskowe o małej rozciągliwości, bo pracują z mięśniami podczas chodu i dają wyższe ciśnienie robocze. W fazie podtrzymującej częściej wybiera się wyroby o stabilniejszym ucisku, które łatwiej nosić na co dzień. Przy obrzęku limfatycznym obejmującym stopę sensowne bywa też zastosowanie elementów dopasowujących ucisk w okolicy kostek i ścięgna Achillesa, bo tam tworzą się kieszenie na płyn.
- Faza redukcji: bandażowanie wielowarstwowe lub regulowana kompresja przez 2–6 tygodni, zwykle 3–5 dni w tygodniu, zależnie od dynamiki obrzęku limfatycznego. Celem jest zauważalny spadek obwodów i poprawa elastyczności tkanek.
- Faza utrzymania: wyrób uciskowy noszony w dzień przez wiele miesięcy, a czasem przewlekle, bo obrzęk limfatyczny ma tendencję do nawrotów. Kontrole dopasowania są ważne, bo zmiana obwodów zmienia realny ucisk.
Ile czasu trzeba nosić ucisk, żeby obrzęk limfatyczny wyraźnie się zmniejszył?
Najczęściej pierwszą różnicę widać po 1–2 tygodniach konsekwentnego postępowania, ale stabilna poprawa przy obrzęku limfatycznym zwykle wymaga 4–12 tygodni. Dużo zależy od tego, czy jest to obrzęk miękki, czy już bardziej twardy, oraz czy obejmuje stopę i palce. Jeśli obrzęk limfatyczny jest utrwalony, redukcja bywa wolniejsza i wymaga dokładniejszej pracy na tkankach oraz bardziej stabilnej kompresji.
W gabinecie często planuje się serię 10–20 spotkań w fazie intensywnej, zwykle 2–5 razy w tygodniu, a potem wizyty kontrolne co 2–6 tygodni. Sam drenaż manualny trwa zazwyczaj 30–60 minut, ale kluczowe jest to, co dzieje się po nim, czyli natychmiastowe założenie ucisku i ruch. Bez regularnego chodzenia i ćwiczeń oddechowych efekt bywa krótszy, bo pompa mięśniowa i praca przepony mocno wspierają odpływ limfy. Szczerze mówiąc, najczęstszy powód braku efektów to noszenie ucisku zbyt krótko albo nieregularnie, mimo że obrzęk limfatyczny wymaga rutyny.
Kiedy kompresja przy obrzęku limfatycznym może nie wystarczyć i co wtedy robić?
Kompresja może nie wystarczyć, gdy obrzęk limfatyczny jest twardy, bolesny przy ucisku, z wyraźnym zgrubieniem skóry albo gdy pojawiają się nawracające stany zapalne i pęknięcia naskórka. Wtedy sama mechanika ucisku nie rozwiąże problemu jakości tkanek i potrzebna jest kompleksowa terapia przeciwobrzękowa, prowadzona przez specjalistę. Zdarza się też, że obrzęk limfatyczny współistnieje z niewydolnością żylną lub ograniczeniem ruchomości stawu skokowego, a to zmienia strategię postępowania.
Najczęściej dołącza się elementy, które poprawiają przesuwalność tkanek i pracę mięśni, a jednocześnie dbają o skórę. Z doświadczenia wiem, że pacjent robi największy postęp, gdy poza uciskiem ma prosty plan ruchu i pielęgnacji, a obciążenia dobiera się do tolerancji kończyny. Pomocne bywa:
- Ćwiczenia w odciążeniu i w marszu: 10–30 minut dziennie w podziale na krótsze odcinki, z naciskiem na pracę stawu skokowego i rytm chodu. Przy obrzęku limfatycznym to często ważniejsze niż pojedynczy długi trening raz na tydzień.
- Manualna praca przeciwobrzękowa i mobilizacja tkanek: zwykle 1–3 razy w tygodniu w serii, aby zmiękczać zwłóknienia i ułatwiać działanie kompresji. Po sesji ucisk powinien wrócić od razu, bo inaczej obrzęk limfatyczny szybko odbudowuje objętość.
Jeśli pojawia się nagłe, wyraźne nasilenie obrzęku, zaczerwienienie, wzrost ucieplenia skóry, gorączka albo ostry ból łydki, nie zwlekaj z konsultacją lekarską, bo trzeba wykluczyć stany wymagające pilnej diagnostyki. Przy stabilnym przebiegu najlepiej omówić ze specjalistą plan terapii, dobór ucisku i kryteria postępu, bo obrzęk limfatyczny jest przewlekły i wymaga długofalowego prowadzenia. Dobrze dobrana kompresja, ruch i regularna kontrola stanu skóry to zwykle najpewniejsza droga do utrzymania nóg w możliwie najlepszej formie.
Najczęściej zadawane pytania
Jak przygotować się do drenażu manualnego i założenia kompresji?
Załóż luźne ubranie i zabierz wyrób uciskowy lub materiały do bandażowania, jeśli już je masz, bo ucisk zwykle zakłada się bezpośrednio po terapii. Przed wizytą obejrzyj skórę stopy i podudzia: jeśli są otarcia, pęknięcia lub sączące miejsca, zgłoś to, aby dobrać bezpieczną ochronę skóry. Po zabiegu zaplanuj krótki spacer lub proste ćwiczenia stawu skokowego, bo ruch pomaga utrwalić efekt drenażu.
Czy można ćwiczyć w ucisku i jakie ruchy są najbezpieczniejsze?
Najczęściej warto ćwiczyć w ucisku, bo wtedy pompa mięśniowa lepiej przesuwa płyn, szczególnie podczas marszu. Najbezpieczniejsze są regularne spacery oraz ćwiczenia stawu skokowego: zginanie i prostowanie, krążenia stóp i wspięcia na palce w krótkich seriach. Zacznij od 10–15 minut dziennie i zwiększaj czas stopniowo, obserwując czy obrzęk i dyskomfort nie nasilają się po wysiłku.
Co zrobić, gdy ucisk uciska w kostce albo powoduje drętwienie stóp?
Zdejmij ucisk i sprawdź skórę oraz czucie, bo drętwienie, zblednięcie lub narastający ból mogą oznaczać zbyt duży ucisk albo nieprawidłowe ułożenie materiału. Często pomaga ponowne założenie z wygładzeniem fałd i lepszym „domodelowaniem” okolicy kostek, gdzie łatwo o miejscowe przewężenia. Jeśli problem powtarza się mimo poprawnego zakładania, potrzebna jest korekta rozmiaru, rodzaju kompresji lub dodatkowych elementów wyrównujących ucisk.
Jak często kontrolować obwody nogi i kiedy zmienić wyrób uciskowy?
W fazie redukcji mierz obwody 1–2 razy w tygodniu o podobnej porze dnia, najlepiej rano, aby porównania były wiarygodne. Jeśli obwody wyraźnie spadły, a ucisk zaczyna się zsuwać, marszczyć lub przestaje stabilnie trzymać stopę i kostkę, to sygnał, że realny ucisk jest już za mały. W fazie utrzymania zwykle wystarczą kontrole co kilka tygodni oraz zawsze wtedy, gdy zmienia się kształt kończyny lub pojawia się nawrót obrzęku.
Jakie objawy w trakcie terapii wymagają pilnej konsultacji?
Pilnej konsultacji wymagają: nagłe nasilenie obrzęku, zaczerwienienie, wyraźne ucieplenie skóry, gorączka lub szybko narastający ból. Nie ignoruj też ostrego bólu łydki, duszności albo wyraźnej asymetrii, która pojawiła się z dnia na dzień. Do czasu oceny odpuść intensywny wysiłek i nie zwiększaj ucisku na własną rękę, tylko skonsultuj dalsze kroki.