Tak, obrzęk limfatyczny może pojawić się po leczeniu onkologicznym, gdy dochodzi do upośledzenia odpływu chłonki i wtórnego włóknienia tkanek, a objawy mogą narastać zarówno wcześnie, jak i po wielu miesiącach. Zapobieganie opiera się na systematycznym, stopniowanym ruchu o niskiej i średniej intensywności, który uruchamia pompę mięśniową i wspiera transport limfy. Kluczowa jest ochrona i pielęgnacja skóry oraz unikanie długotrwałego, miejscowego ucisku, ponieważ podrażnienie i stan zapalny sprzyjają szybkiemu nasileniu obrzęku. Wczesne reagowanie na uczucie ciężkości, rozpieranie i wzrost obwodu oraz wdrożenie kompresji, ćwiczeń oddechowych i pompowych zwiększa szansę na utrzymanie obrzęku pod kontrolą.
Czy obrzęk limfatyczny po leczeniu onkologicznym jest możliwy i od czego zależy?
Obrzęk limfatyczny po leczeniu onkologicznym może się pojawić i w praktyce nie jest to rzadkie powikłanie. Najczęściej wynika z uszkodzenia lub usunięcia części naczyń i węzłów chłonnych oraz z włóknienia tkanek po radioterapii. Może rozwinąć się szybko po zakończeniu terapii, ale bywa też tak, że narasta stopniowo po wielu miesiącach.
Jeśli chcesz uporządkować podstawowe informacje, możesz zajrzeć do materiału pod adresem https://signum-bialystok.pl/leczone-choroby/obrzek-limfatyczny/, gdzie opisano, czym jest obrzęk limfatyczny i jak zwykle wygląda postępowanie. W gabinecie najważniejsze jest jednak indywidualne badanie, bo u dwóch osób po podobnym leczeniu onkologicznym obrzęk limfatyczny potrafi przebiegać zupełnie inaczej. Liczy się lokalizacja zabiegu, zakres usuniętych węzłów, przebyte infekcje i to, jak szybko wdrożono profilaktykę.
Jakie są objawy, że obrzęk limfatyczny zaczyna się rozwijać?
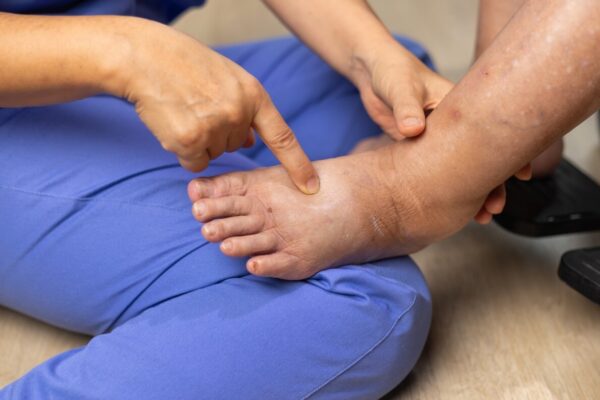
Początek bywa dyskretny: obrzęk limfatyczny często zaczyna się od uczucia ciężkości, rozpierania i szybszego męczenia się kończyny. Typowe jest też to, że biżuteria, rękaw, skarpeta lub but robią się wyraźnie ciaśniejsze, mimo że masa ciała się nie zmienia. Obrzęk zwykle narasta w ciągu dnia i częściowo zmniejsza się po odpoczynku, choć z czasem ta różnica może zanikać.
W badaniu zwracam uwagę na zmianę napięcia skóry, spłycenie naturalnych bruzd, gorszą przesuwalność tkanek i uczucie twardnienia. U części osób pojawia się ograniczenie zakresu ruchu, bo obrzęk limfatyczny utrudnia zginanie i prostowanie stawu oraz pogarsza kontrolę ruchu. Niepokojące są też nawracające podrażnienia skóry, pęknięcia naskórka i skłonność do infekcji, bo układ limfatyczny ma znaczenie dla odporności miejscowej.
Jak zapobiegać obrzękowi limfatycznemu po operacji i radioterapii?
Da się zmniejszyć ryzyko, choć nie zawsze da się je wyeliminować całkowicie. Profilaktyka obrzęku limfatycznego opiera się na ochronie skóry, stopniowym powrocie do ruchu i wczesnym reagowaniu na pierwsze objawy przeciążenia tkanek. Najlepiej działa podejście systematyczne, a nie jednorazowe działania.
- Codzienny ruch o niskiej i średniej intensywności: marsz, spokojny rower, ćwiczenia oddechowe i praca mięśni kończyny wspierają przepływ chłonki. Z doświadczenia wiem, że 20–40 minut ruchu dziennie, podzielone na 2 krótsze bloki, bywa lepsze niż jeden długi trening raz na kilka dni.
- Pielęgnacja i ochrona skóry: nawilżanie, unikanie skaleczeń, oparzeń i ucisku zmniejsza ryzyko stanu zapalnego, który potrafi gwałtownie nasilić obrzęk limfatyczny. W praktyce oznacza to też ostrożność przy pracach domowych, rozsądne dawkowanie obciążeń i szybkie zabezpieczanie drobnych ran.
- Kontrola obciążenia kończyny: po leczeniu onkologicznym tkanki gorzej tolerują nagłe skoki aktywności, więc ciężary i dłuższe wysiłki zwiększa się stopniowo. Jeśli po aktywności obrzęk limfatyczny wyraźnie rośnie i utrzymuje się do następnego dnia, to sygnał, że dawka była za duża.
Ważnym elementem jest ergonomia i unikanie długiego ucisku w jednym miejscu. Długie siedzenie z podpartą krawędzią krzesła, ciasne mankiety czy opaska na rękę potrafią prowokować zastój. Choć to nie takie proste, często największą różnicę robią drobne zmiany wykonywane konsekwentnie.
Na czym polega terapia, gdy obrzęk limfatyczny już się pojawił?
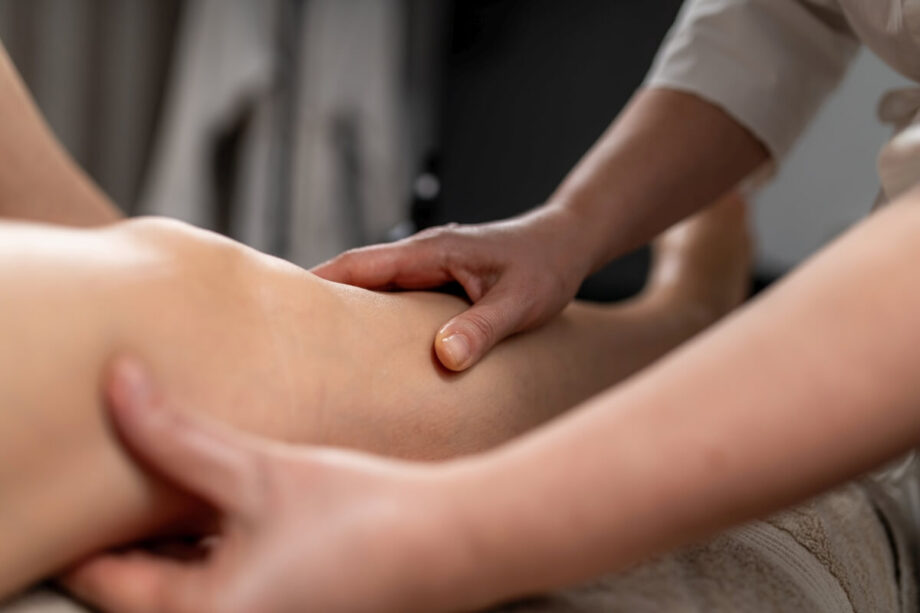
Najskuteczniejszym standardem postępowania jest kompleksowa terapia przeciwobrzękowa, czyli połączenie kilku metod dobranych do stanu skóry i tkanek. Obrzęk limfatyczny zwykle wymaga pracy etapami: najpierw zmniejszenie obwodów i poprawa elastyczności tkanek, a potem utrwalenie efektu i nauka samodzielnej kontroli. W praktyce wygląda to tak, że pacjent dostaje plan na gabinet i na dom, bo same wizyty bez działań własnych dają krótkotrwały efekt.
Typowy schemat intensywny to 2–5 sesji tygodniowo przez 2–4 tygodnie, a następnie faza podtrzymująca 1 raz na tydzień lub co 2 tygodnie przez kolejne 4–8 tygodni, zależnie od dynamiki obrzęku. Jedna wizyta trwa najczęściej 45–60 minut, a przy większych obrzękach dłużej, bo dochodzi czas na kompresjoterapię. W terapii stosuje się drenaż limfatyczny, techniki pracy na tkankach zwłókniałych, ćwiczenia pompowe i oddechowe oraz kompresję w postaci bandażowania lub wyrobów uciskowych dobranych do potrzeb.
Jeśli w grę wchodzi fizykoterapia, traktuję ją jako wsparcie, a nie fundament leczenia. Przy obrzęku limfatycznym czasem wykorzystuje się przerywaną kompresję pneumatyczną, zwykle 30–45 minut, z ciśnieniami dobieranymi indywidualnie i z zachowaniem ostrożności w okolicy po leczeniu onkologicznym. Kluczowe jest monitorowanie reakcji tkanek, bo zbyt agresywna praca albo zbyt duży ucisk mogą nasilić dolegliwości.
Kiedy zgłosić się do specjalisty, jeśli podejrzewasz obrzęk limfatyczny?
Warto zgłosić się na konsultację, gdy obrzęk limfatyczny pojawia się po wysiłku i utrzymuje się do następnego dnia albo gdy zauważasz stały wzrost obwodu kończyny. Szybszej oceny wymaga też sytuacja, gdy skóra robi się cieplejsza, bolesna, zaczerwieniona lub pojawia się nagłe pogorszenie sprawności ręki czy nogi. Takie objawy nie przesądzają o przyczynie, ale wymagają spokojnej, konkretnej diagnostyki i ustalenia bezpiecznego planu postępowania.
Na pierwszej wizycie zwykle ocenia się obwody w kilku punktach, stan skóry, elastyczność tkanek, ruchomość stawów i tolerancję wysiłku. Często już po 1–3 spotkaniach widać, czy obrzęk limfatyczny reaguje na kompresję, drenaż i ćwiczenia, czy trzeba zmienić strategię. Im wcześniej wdrożysz działania, tym większa szansa na utrzymanie obrzęku pod kontrolą i spokojny powrót do codziennych aktywności bez narastających ograniczeń.
Najczęściej zadawane pytania
Jak wygląda pierwsza wizyta przy podejrzeniu obrzęku limfatycznego?
Na początku zwykle zbiera się wywiad o leczeniu, infekcjach, aktywności i tym, kiedy obrzęk narasta oraz co go zmniejsza. Następnie wykonuje się pomiary obwodów w kilku punktach, ocenę skóry i tkanek oraz sprawdza zakres ruchu i tolerancję wysiłku. Na koniec ustala się plan: kompresja, ćwiczenia (pompowe i oddechowe), pielęgnacja skóry oraz częstotliwość wizyt kontrolnych.
Jakie ćwiczenia można bezpiecznie robić w domu przy obrzęku limfatycznym?
Najczęściej zaleca się spokojne ćwiczenia oddechowe przeponą oraz ruchy „pompowe” kończyny w bezbolesnym zakresie, wykonywane w seriach po kilka minut. Dobrze sprawdza się też regularny marsz lub lekki rower w dawce, po której obrzęk nie utrzymuje się do następnego dnia. Jeśli po ćwiczeniach pojawia się wyraźne rozpieranie, wzrost obwodu lub pogorszenie ruchu, trzeba zmniejszyć intensywność i skonsultować plan.
Czy drenaż limfatyczny może nasilić obrzęk i kiedy przerwać terapię?
Tak, zbyt intensywna praca lub nieprawidłowo dobrany ucisk po zabiegu mogą przejściowo nasilić dolegliwości i uczucie rozpierania. Przerwij działania i skonsultuj się pilnie, jeśli pojawi się szybko narastający ból, wyraźne zaczerwienienie, ocieplenie skóry lub gwałtowny spadek sprawności kończyny. W typowej reakcji po terapii tkanki mogą być lekko tkliwe, ale nie powinno dochodzić do wyraźnego pogorszenia obrzęku utrzymującego się do następnego dnia.
Ile zwykle trwa seria terapii przeciwobrzękowej i co wpływa na częstotliwość wizyt?
Najczęściej zaczyna się od fazy intensywnej, np. 2–5 wizyt tygodniowo przez 2–4 tygodnie, a potem przechodzi do fazy podtrzymującej co 1–2 tygodnie przez kolejne tygodnie. Częstotliwość zależy od tego, jak szybko zmieniają się obwody, jaki jest stan skóry i tkanek oraz czy pacjent stosuje kompresję i ćwiczenia w domu. Gdy obrzęk stabilizuje się, celem staje się utrzymanie efektu i nauczenie samokontroli, a nie ciągłe „odprowadzanie” płynu w gabinecie.
Jak rozpoznać, że kompresja jest dobrze dobrana, a kiedy ucisk szkodzi?
Dobrze dobrana kompresja daje uczucie stabilnego podparcia, nie powoduje drętwienia i nie zostawia głębokich, ostrych „obrączek” ucisku w jednym miejscu. Niepokojące są: narastający ból, mrowienie, sinienie lub zblednięcie palców oraz wyraźne pogorszenie obrzęku poniżej miejsca ucisku. Jeśli takie objawy się pojawiają, kompresję trzeba zdjąć, ocenić skórę i skonsultować dobór rozmiaru, techniki bandażowania lub rodzaju wyrobu uciskowego.