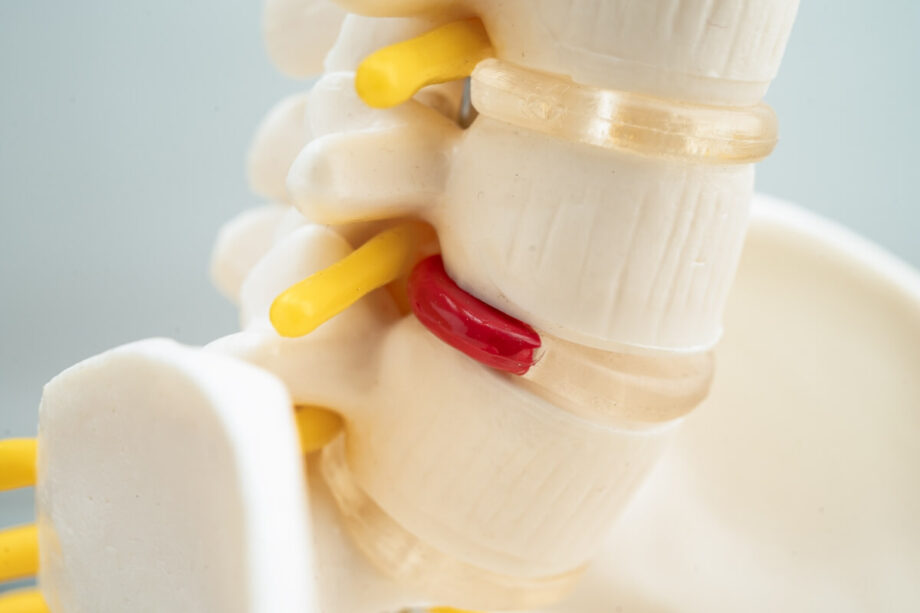
Życie codzienne z dyskopatią polega na świadomym dawkowaniu obciążeń i częstych zmianach pozycji, aby ograniczyć ból zależny od siedzenia, stania i schylania. Aktywność dostosowuje się przez krótsze bloki siedzenia (zwykle 20–30 minut) przerywane 1–2 minutami ruchu oraz przez unikanie pracy kręgosłupa w skrajnych zakresach pod obciążeniem. W praktyce kluczowe są wzorce ruchu: wstawanie i schylanie z bioder, podnoszenie z ciężarem blisko ciała oraz mikroruchy w staniu, które zmniejszają drażnienie tkanek. Trening i spacery prowadzi się w niskiej do umiarkowanej intensywności, z kontrolą reakcji następnego dnia i redukcją obciążenia o 20–30% przy zaostrzeniu utrzymującym się ponad 24 godziny lub przy narastającym promieniowaniu i drętwieniu.
Jak dyskopatia wpływa na codzienne funkcjonowanie i co realnie da się zmienić od dziś?
Dyskopatia potrafi zmienić zwykłe czynności w serię małych decyzji: jak wstać, jak usiąść, jak coś podnieść. Najczęściej dokucza ból pleców lub karku, sztywność po bezruchu i szybkie przeciążanie się przy dłuższym siedzeniu albo staniu. Da się jednak żyć aktywnie, jeśli zrozumiesz mechanizm dolegliwości i zaczniesz świadomie dawkować ruch. W praktyce największą różnicę robią drobne korekty powtarzane codziennie, a nie jednorazowy zryw.
Jeśli chcesz uporządkować podstawowe informacje, pomocny bywa opis, czym jest Dyskopatia i jak zwykle przebiega praca nad objawami. Dyskopatia nie zawsze oznacza to samo u każdej osoby, bo liczy się poziom kręgosłupa, nasilenie podrażnienia i to, jak reagujesz na obciążenia. Z doświadczenia wiem, że dopiero połączenie edukacji, ćwiczeń i sensownej modyfikacji dnia daje stabilną poprawę. A z drugiej strony, samo oszczędzanie się często utrwala problem.
Jakie objawy w dyskopatii utrudniają dzień i kiedy trzeba zwolnić tempo?
Najczęściej przeszkadza ból zależny od pozycji i obciążenia, czyli taki, który narasta przy dłuższym siedzeniu, schylaniu albo dźwiganiu. W dyskopatii mogą pojawić się też drętwienia, mrowienia lub osłabienie siły w kończynie, jeśli dochodzi do podrażnienia struktur nerwowych. Jeśli objawy wyraźnie promieniują do ręki lub nogi, a do tego czujesz, że tracisz kontrolę nad ruchem, to jest sygnał, by zmniejszyć obciążenia i skonsultować się ze specjalistą. Nie chodzi o panikę, tylko o to, by nie dokładać bodźców, które podtrzymują drażnienie.
W codzienności dobrze działa prosta zasada: ból nie powinien narastać z każdą minutą aktywności. Jeżeli po 10–15 minutach jednej pozycji czujesz wyraźne pogorszenie, traktuj to jako limit i rób przerwy wcześniej, zanim objawy się rozkręcą. Dyskopatia lubi regularne zmiany pozycji, a nie długie trwanie w jednym ustawieniu. Choć to nie takie proste, czasem trzeba odpuścić intensywność, ale nie odpuścić ruchu.
Jak siedzieć, stać i podnosić rzeczy, gdy dyskopatia daje o sobie znać?
Najbezpieczniej jest tak organizować ruch, żeby kręgosłup nie pracował cały czas na skrajnych zakresach. Przy dyskopatii siedzenie bywa najtrudniejsze, więc celuj w krótsze bloki: 20–30 minut pracy i 1–2 minuty wstania, przejścia się lub lekkiego wyprostu. Podnoszenie rzeczy planuj tak, by ciężar był blisko ciała, a ruch szedł z bioder i kolan, nie z samego odcinka lędźwiowego. Jeśli coś jest nieporęczne, lepiej podzielić ładunek na mniejsze części niż udowadniać sobie siłę.
Przy wstawaniu z krzesła oprzyj stopy stabilnie, pochyl tułów z bioder i wstań, napinając pośladki. Ten prosty schemat odciąża plecy, co przy dyskopatii często od razu czuć jako mniejszy ciąg w krzyżu.
Podczas stania przenoś ciężar z nogi na nogę co kilkadziesiąt sekund i unikaj zablokowanych kolan. Mikroruchy zmniejszają przeciążenie tkanek, które w dyskopatii szybko się irytują.
Przy schylaniu najpierw cofnij biodra, a dopiero potem ugnij kolana, jak do półprzysiadu. Taki wzorzec ogranicza zginanie kręgosłupa pod obciążeniem, które bywa zapalnikiem objawów.
Jeżeli w trakcie ruchu pojawia się ostry, kłujący ból lub wyraźne promieniowanie, przerwij i zmień strategię. Dyskopatia nie wymaga życia w napięciu, ale wymaga uważności na sygnały. Dobrze dobrane modyfikacje mają być do wdrożenia od razu, nie dopiero po miesiącu przygotowań.
Jak dostosować trening i spacery, kiedy masz dyskopatię, żeby nie pogorszyć stanu?
Aktywność jest zwykle wskazana, tylko musi być dawkowana i dobrana do reakcji organizmu. Przy dyskopatii najlepiej zaczynać od ruchu o niskiej intensywności i przewidywalnym obciążeniu, na przykład od marszu 15–30 minut, 4–6 razy w tygodniu. Jeśli po spacerze objawy utrzymują się dłużej niż 24 godziny, to znak, że dawka była za duża albo tempo zbyt wysokie. W praktyce liczy się regularność, a nie jednorazowy długi trening.
Trening siłowy też bywa możliwy, ale wymaga korekty techniki i objętości. Zamiast dźwigać ciężko i rzadko, lepiej przez 4–6 tygodni pracować lżej, w zakresie 8–12 powtórzeń, pilnując neutralnego ustawienia kręgosłupa i spokojnego oddechu. Dyskopatia często źle toleruje ćwiczenia z długim utrzymaniem zgięcia tułowia pod obciążeniem, więc skłony i brzuszki w klasycznej wersji zwykle zastępuje się stabilizacją tułowia. Jeśli nie wiesz, które ruchy są dla ciebie bezpieczne, sensownie jest zrobić ocenę funkcjonalną i dobrać plan do objawów.
W dni gorsze wybieraj krótsze sesje, na przykład 2–3 razy po 10 minut, zamiast jednego długiego treningu. Dyskopatia często lepiej reaguje na częste, małe dawki ruchu niż na rzadkie przeciążenia.
Po wysiłku sprawdź reakcję następnego dnia rano. Jeśli sztywność i ból są wyraźnie większe niż zwykle, to sygnał do zmniejszenia obciążenia o około 20–30 procent.
Powrót do pełniejszej aktywności najczęściej zajmuje kilka tygodni, a nie kilka dni. Z doświadczenia wiem, że przy dyskopatii najszybciej poprawę daje konsekwentne budowanie tolerancji na ruch, bez testowania granic co trening. To podejście jest mniej efektowne, ale działa.
Czy fizjoterapia przy dyskopatii pomaga w życiu codziennym i jak wygląda typowy plan pracy?
Fizjoterapia zwykle pomaga, bo uczy, jak opanować objawy i wrócić do aktywności bez ciągłego nawrotu bólu. W dyskopatii typowy plan to 6–12 spotkań rozłożonych na 3–8 tygodni, z równoległą pracą domową 10–20 minut dziennie. Pojedyncza wizyta trwa najczęściej 30–60 minut, a jej rdzeniem są edukacja, ćwiczenia i dobór obciążeń, a nie same zabiegi. Najważniejsze jest to, żebyś po każdej wizycie wiedział, co dokładnie robić w domu i jak mierzyć postęp.
W praktyce wygląda to tak: najpierw ocenia się, które ruchy nasilają objawy, a które je wygaszają, oraz jak pracują biodra, klatka piersiowa i odcinek szyjny. Potem dobiera się ćwiczenia poprawiające kontrolę tułowia, siłę pośladków i tolerancję na zginanie lub wyprost, zależnie od twojej reakcji. Jeśli w planie pojawia się fizykoterapia, to traktuje się ją jako wsparcie przeciwbólowe, nie jako główne leczenie. Przykładowo TENS bywa stosowany 20–30 minut, a celem jest zmniejszenie bólu, żeby łatwiej było wykonać ćwiczenia.
Największą zmianę w codzienności daje połączenie trzech elementów: sensownej ergonomii, regularnego ruchu i planu progresji obciążeń. Dyskopatia nie musi oznaczać rezygnacji z aktywności, ale wymaga, żeby aktywność była mądrze ustawiona. Jeśli konsekwentnie obserwujesz reakcje organizmu i korygujesz dawkę ruchu, zwykle da się wrócić do normalnych obowiązków bez ciągłego lęku przed bólem.
Najczęściej zadawane pytania
Jak często robić przerwy w siedzeniu przy dyskopatii?
Najczęściej sprawdza się schemat 20–30 minut siedzenia i 1–2 minuty wstania, przejścia się lub lekkiego wyprostu. Jeśli objawy narastają już po 10–15 minutach, skróć blok siedzenia do czasu, który nie podkręca bólu. Przerwy planuj z wyprzedzeniem, zanim pojawi się wyraźne pogorszenie.
Jakie ćwiczenia domowe są najbezpieczniejsze na start?
Zwykle zaczyna się od łagodnych ćwiczeń stabilizacji tułowia, aktywacji pośladków i ruchów, które wyciszają objawy w twojej pozycji (np. delikatny wyprost lub zgięcie, zależnie od reakcji). Dobrym punktem wyjścia są krótkie serie 5–10 minut, 1–2 razy dziennie, bez wchodzenia w ból ostry lub promieniujący. Jeśli po ćwiczeniach dolegliwości utrzymują się wyraźnie dłużej niż 24 godziny, zmniejsz zakres, liczbę powtórzeń lub wybierz łatwiejszą wersję.
Po czym poznać, że trzeba zmniejszyć obciążenie treningowe?
Sygnałem jest wyraźnie większa sztywność i ból następnego dnia rano albo utrzymywanie się zaostrzenia dłużej niż 24 godziny po wysiłku. Wtedy zmniejsz objętość lub intensywność o około 20–30 procent i wróć do poziomu, który organizm toleruje. Obciążenie zwiększaj dopiero, gdy przez kilka treningów z rzędu objawy nie narastają.
Czy terapia manualna lub masaż mogą chwilowo nasilić objawy?
Tak, krótkotrwała tkliwość lub uczucie „rozbicia” przez 24–48 godzin może się zdarzyć, zwłaszcza gdy tkanki były mocno przeciążone. Nie powinno jednak dochodzić do narastającego promieniowania, drętwienia lub wyraźnego pogorszenia funkcji po zabiegu. Jeśli objawy wyraźnie rosną, warto zmienić intensywność technik i położyć większy nacisk na ćwiczenia oraz dawkowanie obciążeń.
Kiedy drętwienie lub promieniowanie wymagają pilnej konsultacji?
Gdy promieniowanie szybko się nasila, pojawia się wyraźne osłabienie siły w kończynie albo masz poczucie utraty kontroli nad ruchem. Równie ważnym sygnałem jest sytuacja, w której objawy nie cofają się mimo zmniejszenia obciążeń i przerw w pozycjach prowokujących. W takim przypadku nie testuj dalej „czy przejdzie”, tylko skonsultuj stan, aby dobrać bezpieczny plan postępowania.