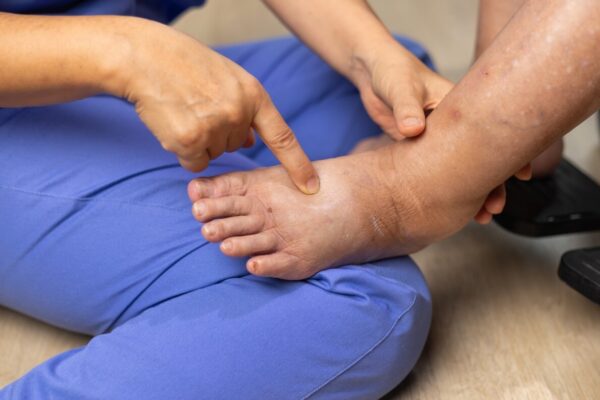
Skuteczny indywidualny plan terapii po zabiegu operacyjnym powinien obejmować ocenę wyjściową, jasno zdefiniowane cele, kryteria bezpieczeństwa oraz zaplanowaną progresję obciążeń i funkcji. Kluczowe elementy to mierzalne parametry do kontroli co 1–2 tygodnie (ból 0–10, obrzęk/obwód, zakres ruchu, testy funkcjonalne) oraz harmonogram sesji i pracy własnej z precyzyjnym dawkowaniem ćwiczeń (serie, powtórzenia, częstotliwość). Plan musi określać kryteria progresji i „stop” oparte na reakcji tkanek i jakości ruchu, z uwzględnieniem sygnałów przeciążenia utrzymujących się 24–48 godzin. Niezbędna jest regularna korekta planu na podstawie funkcji i objawów, z doborem narzędzi takich jak ćwiczenia, terapia manualna i fizykoterapia jako wsparcie kontroli bólu i obrzęku, a nie zamiennik treningu.
Jak indywidualne plany terapii pomagają wrócić do sprawności po operacji?
Indywidualne plany terapii po zabiegu operacyjnym to rozpisany krok po kroku proces, który łączy ochronę tkanek z bezpiecznym odzyskiwaniem ruchu i siły. Dobrze ułożony plan od początku mówi, co jest celem na ten tydzień, czego unikać i po czym poznać, że postęp jest prawidłowy. W praktyce zmniejsza ryzyko przeciążenia, ogranicza obrzęk i pomaga wrócić do codziennych czynności bez niepotrzebnych przerw.
Indywidualne plany terapii nie powstają z gotowego szablonu, bo każdy pacjent ma inną reakcję na ból, obrzęk i obciążanie kończyny lub odcinka kręgosłupa. Z doświadczenia wiem, że najwięcej zmienia dobra komunikacja o objawach i realnych możliwościach w domu oraz w pracy, a także jasne zasady progresji. Jeśli chcesz zobaczyć, jak wygląda ten proces krok po kroku, zajrzyj do materiału Jak wygląda współpraca pacjenta z fizjoterapeutą przy ustalaniu indywidualnego planu terapii.
Jakie elementy muszą zawierać indywidualne plany terapii po zabiegu operacyjnym?
Skuteczne indywidualne plany terapii po operacji muszą zawierać cele, kryteria bezpieczeństwa, harmonogram pracy oraz sposób kontroli postępów. W pierwszych tygodniach najważniejsze są: ochrona miejsca operowanego, kontrola bólu i obrzęku oraz odzyskanie podstawowego zakresu ruchu. Dopiero potem plan przesuwa akcent na siłę, stabilizację, koordynację i powrót do aktywności.
Plan powinien zaczynać się od oceny wyjściowej, czyli prostych pomiarów, do których można wracać co 1–2 tygodnie. Najczęściej są to: ból w skali 0–10, obwód kończyny przy obrzęku, zakres ruchu w stopniach oraz testy funkcjonalne, na przykład wstawanie z krzesła czy chód po schodach. W rehabilitacji pooperacyjnej typowo planuje się 2–3 sesje tygodniowo przez pierwsze 2–4 tygodnie, a później 1–2 sesje tygodniowo przez kolejne 4–8 tygodni, zależnie od zabiegu i tolerancji obciążeń.
Jasne cele krótkoterminowe i długoterminowe. Krótkie cele dotyczą zwykle zmniejszenia obrzęku i poprawy ruchu, a długie obejmują powrót do pracy, sportu lub pełnej samodzielności.
Kryteria progresji i stop. Progresja powinna zależeć od objawów i jakości ruchu, a nie od ambicji, natomiast stop uruchamia się przy narastającym bólu, wyraźnym zwiększeniu obrzęku lub pogorszeniu funkcji następnego dnia.
Plan ćwiczeń domowych z dawkowaniem. Ćwiczenia muszą mieć podaną liczbę serii, powtórzeń i częstotliwość, na przykład 2–4 razy dziennie w fazie wczesnej i 3–4 razy w tygodniu w fazie wzmacniania.
Kontrola efektów i korekty. Co 1–2 tygodnie warto porównać pomiary i zdecydować, czy zwiększać obciążenie, czy wrócić o krok, aby tkanki nadążały z regeneracją.
Ile trwają indywidualne plany terapii i jak wygląda podział na etapy rehabilitacji?
Indywidualne plany terapii po operacji najczęściej rozpisuje się etapami, bo cele i ograniczenia zmieniają się z tygodnia na tydzień. Typowy czas prowadzenia aktywnej rehabilitacji to 6–12 tygodni, a przy bardziej złożonych przypadkach 3–6 miesięcy, szczególnie gdy wraca się do sportu lub pracy fizycznej. Etapy nie są sztywne, choć to nie takie proste, bo tempo zależy od gojenia, obrzęku, jakości snu i reakcji na obciążenie.
Wczesny etap zwykle obejmuje pierwsze 1–2 tygodnie i skupia się na ochronie tkanek, nauce bezpiecznego poruszania oraz odzyskaniu podstawowego ruchu. W praktyce celem bywa dojście do swobodnego chodu bez wyraźnego utykania oraz poprawa zakresu ruchu w granicach zaleconych po zabiegu, często do okolic 70–90 stopni zgięcia w stawie, jeśli dotyczy to kończyny. W tym czasie sesje trwają zwykle 30–45 minut, a priorytetem jest jakość, nie intensywność.
Etap środkowy to najczęściej 3–8 tydzień, kiedy rośnie udział ćwiczeń siłowych, stabilizacyjnych i kontroli ruchu. Dawkowanie obciążeń bywa proste: 2–4 serie po 8–12 powtórzeń, 3–4 razy w tygodniu, z zasadą, że objawy nie powinny narastać następnego dnia. Etap późny obejmuje zwykle 8–12 tydzień i dalej, gdzie wchodzi trening funkcjonalny, elementy szybkości i zmiany kierunku, jeśli celem jest aktywność sportowa.
Jak indywidualne plany terapii dobierają zabiegi, ćwiczenia i terapię manualną do objawów?
Indywidualne plany terapii dobierają narzędzia do tego, co w danym momencie ogranicza funkcję najbardziej: ból, obrzęk, sztywność, osłabienie czy lęk przed ruchem. Najpierw uspokaja się objawy i poprawia tolerancję obciążenia, a dopiero potem dokłada trudniejsze ćwiczenia. Jeśli plan od razu jest zbyt agresywny, pacjent często wpada w cykl przeciążenie, przerwa, cofnięcie postępów.
Ćwiczenia są rdzeniem planu, ale ich forma ma znaczenie. Na początku dominują ćwiczenia w odciążeniu i w małych zakresach, często w seriach krótkich, za to częstszych, na przykład 5–10 minut kilka razy dziennie. Później przechodzi się do pracy w łańcuchach zamkniętych, treningu siły i wytrzymałości, a na końcu do zadań funkcjonalnych, takich jak schody, przysiady do krzesła czy przenoszenie ciężaru.
Fizykoterapia bywa wsparciem, gdy ból i obrzęk utrudniają ruch, ale nie powinna zastępować ćwiczeń. TENS często stosuje się 20–30 minut, 1–2 razy dziennie w okresie nasilonych dolegliwości, a krioterapię miejscową zwykle 10–15 minut, z przerwą na ogrzanie skóry i kontrolą czucia. Ultradźwięki lub laseroterapia czasem są włączane jako element wspomagający, ale decyzję warto opierać na reakcji pacjenta i celu funkcjonalnym, nie na samej dostępności zabiegu.
Kiedy zmienić plan rehabilitacji po operacji i jakie sygnały powinny zaniepokoić?
Plan rehabilitacji po operacji warto zmienić, gdy przez 7–10 dni nie ma żadnej poprawy w funkcji, a objawy utrzymują się na podobnym poziomie mimo regularnej pracy. Drugi powód to wyraźne pogorszenie po zwiększeniu obciążenia, które utrzymuje się dłużej niż 24–48 godzin. Dobrze prowadzony proces zakłada korekty, bo reakcja tkanek na trening nie zawsze jest przewidywalna.
Niepokojące są sytuacje, w których ból zaczyna szybko narastać, pojawia się wyraźne ocieplenie i zwiększenie obrzęku w porównaniu z poprzednimi dniami albo dochodzi do spadku zakresu ruchu zamiast poprawy. Zwracam też uwagę na objawy neurologiczne, takie jak narastające drętwienie, osłabienie chwytu lub stopy, bo wtedy trzeba szybko zweryfikować obciążanie i sposób ćwiczeń. Jeśli coś budzi wątpliwości, najlepiej skonsultować stan ze specjalistą prowadzącym rehabilitację, żeby bezpiecznie dostosować intensywność i kierunek terapii.
Na koniec zostaje rzecz prosta, choć często pomijana: konsekwencja i cierpliwość. Indywidualny plan działa wtedy, gdy jest realny do wykonania i regularnie aktualizowany na podstawie objawów oraz testów funkcjonalnych. Jeśli trzymasz się zasad progresji i nie ignorujesz sygnałów przeciążenia, powrót do sprawności zwykle przebiega stabilniej i z mniejszą liczbą przestojów.
Najczęściej zadawane pytania
Jak często wykonywać ćwiczenia domowe po operacji?
W fazie wczesnej zwykle lepiej sprawdzają się krótkie sesje wykonywane częściej, np. 5–10 minut kilka razy dziennie, niż jeden długi trening. W fazie wzmacniania najczęściej przechodzi się na 3–4 dni w tygodniu z konkretną liczbą serii i powtórzeń. Częstotliwość dopasuj do reakcji organizmu: jeśli następnego dnia objawy wyraźnie rosną, zmniejsz dawkę lub zrób dzień przerwy.
Jak rozpoznać, że obciążenie było za duże następnego dnia?
Sygnałem przeciążenia bywa ból wyraźnie większy niż zwykle, wzrost obrzęku lub spadek zakresu ruchu w porównaniu z poprzednimi dniami. Niepokojące jest też pogorszenie funkcji, np. wyraźnie gorszy chód lub trudniejsze wstawanie z krzesła mimo regularnych ćwiczeń. Jeśli takie objawy utrzymują się dłużej niż 24–48 godzin, wróć o krok w planie i skonsultuj progresję.
Czy terapia manualna może przyspieszyć powrót ruchu po zabiegu?
Terapia manualna może pomóc, gdy sztywność i ból ograniczają ruch i utrudniają wykonywanie ćwiczeń, ale zwykle działa najlepiej jako dodatek do treningu. Najczęściej stosuje się ją po to, by poprawić tolerancję ruchu i przygotować tkanki do pracy aktywnej. Jeśli po terapii manualnej objawy narastają następnego dnia, zakres lub intensywność bodźców trzeba zmniejszyć.
Kiedy warto dodać fizykoterapię (TENS, krioterapia, ultradźwięki)?
Fizykoterapia ma sens wtedy, gdy ból i obrzęk realnie blokują ruch i przez to utrudniają ćwiczenia, szczególnie w pierwszych tygodniach. TENS często stosuje się 20–30 minut, 1–2 razy dziennie przy nasilonych dolegliwościach, a krioterapię miejscową zwykle 10–15 minut z kontrolą czucia. Jeśli po kilku dniach nie widzisz poprawy funkcji, potraktuj zabiegi jako wsparcie i skup się na korekcie obciążeń oraz jakości ćwiczeń.
Czy kinesiotaping ma sens przy obrzęku i bólu pooperacyjnym?
Kinesiotaping bywa użyteczny jako wsparcie w kontroli obrzęku i odczuwania bólu, zwłaszcza gdy ułatwia poruszanie i wykonywanie ćwiczeń. Taśmy nie zastępują jednak progresji ruchu i obciążania, więc powinny być elementem planu, a nie główną metodą. Jeśli pojawi się podrażnienie skóry, swędzenie lub nasilenie dolegliwości, taśmę trzeba zdjąć i dobrać inną strategię.