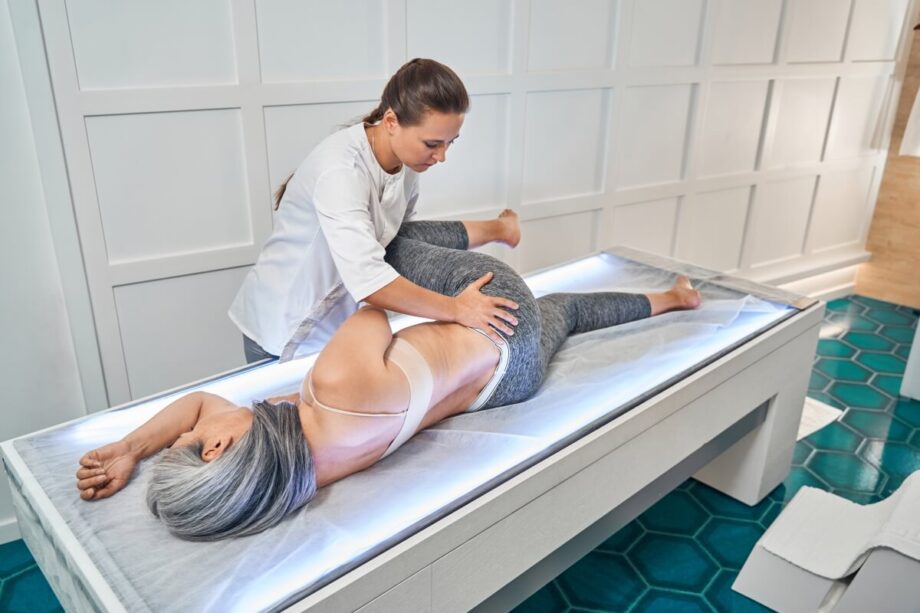
Tworzenie indywidualnego planu terapii dla pacjenta z bólem przewlekłym polega na zaprojektowaniu sekwencji postępowania: oceny funkcjonalnej, wyznaczenia mierzalnych celów, doboru technik oraz zaplanowania ćwiczeń domowych i kontroli reakcji organizmu. Fizjoterapeuta identyfikuje wzorce ruchu, tolerancję obciążenia, czynniki prowokujące objawy i ustala cele na 2–6 tygodni wraz z obiektywnymi wskaźnikami postępu. Plan zwykle łączy krótką terapię manualną jako przygotowanie do ruchu, kinezyterapię 2–6 ćwiczeń wykonywanych 4–6 dni w tygodniu oraz trening funkcjonalny z edukacją dawkowania aktywności i progu bólu. Skuteczność monitoruje się na podstawie zmian bólu (np. 0–10), poprawy funkcji (czas siedzenia/spaceru, zakres ruchu) i reakcji do 24–48 godzin po sesji, a brak postępu przez 2–3 tygodnie lub utrzymywanie się zaostrzeń wymaga korekty obciążeń i struktury planu.
Jak indywidualne plany terapii pomagają opanować ból przewlekły i wrócić do sprawności?
Indywidualne plany terapii w bólu przewlekłym polegają na dobraniu działań tak, by jednocześnie zmniejszać dolegliwości, poprawiać funkcję i uczyć pacjenta bezpiecznego ruchu. Nie chodzi o jeden zabieg, tylko o logiczną sekwencję kroków: ocena, cele, techniki, ćwiczenia domowe i kontrola efektów. W praktyce plan ma być realny do wykonania, dopasowany do stylu życia i ograniczeń, a nie idealny na papierze.
W gabinecie często widzę, że ból przewlekły utrzymuje się, bo leczenie jest przypadkowe albo zbyt ogólne. Dlatego Indywidualne plany terapii układa się tak, aby pacjent wiedział, co robić między wizytami, jak dawkować wysiłek i po czym poznać poprawę. To podejście porządkuje proces i zmniejsza ryzyko nawrotów wynikających z przeciążenia lub unikania ruchu.
Jak przebiega układanie indywidualnych planów terapii u pacjenta z bólem przewlekłym?
Indywidualne plany terapii zaczynają się od badania funkcjonalnego i rozmowy o objawach, a nie od samego wyboru zabiegu. Fizjoterapeuta ocenia wzorce ruchu, tolerancję obciążenia, zakresy ruchu i czynniki nasilające ból, po czym ustala cele na 2–6 tygodni. Już na tym etapie planuje się też mierniki postępu, na przykład poprawę zgięcia kręgosłupa o 10–20 stopni, wydłużenie czasu siedzenia bez nasilenia objawów do 30–45 minut albo zwiększenie liczby powtórzeń w ćwiczeniu bez zaostrzenia następnego dnia.
Z doświadczenia wiem, że w bólu przewlekłym kluczowa jest przewidywalność: pacjent musi rozumieć, co jest normalną reakcją, a co sygnałem ostrzegawczym. Indywidualne plany terapii zwykle łączą terapię manualną, ćwiczenia i edukację o dawkowaniu aktywności. Typowa wizyta trwa 45–60 minut, a w pierwszym miesiącu często pracuje się 1–2 razy w tygodniu, żeby ustabilizować objawy i nauczyć techniki ćwiczeń.
Co dokładnie zawierają indywidualne plany terapii w bólu przewlekłym?
Indywidualne plany terapii to zestaw konkretnych narzędzi, które mają zmniejszyć ból i poprawić funkcję w codziennych aktywnościach. Najczęściej obejmują pracę nad ruchem, kontrolą napięcia, stopniowym wzmacnianiem i poprawą tolerancji na obciążenie. Dobrze ułożony plan odpowiada na pytanie: co robimy na wizycie, co robisz w domu i kiedy zwiększamy trudność.
W praktyce wygląda to tak, że plan ma kilka stałych elementów:
- Terapia manualna i mobilizacje stawów: krótkie techniki 5–15 minut, dobrane do ograniczeń ruchu i reakcji tkanek, zwykle jako wstęp do ćwiczeń.
- Kinezyterapia: 2–6 ćwiczeń bazowych, wykonywanych 4–6 dni w tygodniu po 10–25 minut, z jasnym progiem bólu i zasadą stopniowania obciążenia.
- Trening funkcjonalny: nauka ruchów dnia codziennego, takich jak schylanie, wstawanie, dźwiganie, z korektą techniki i oddechu.
- Fizykoterapia jako wsparcie: na przykład TENS 20–30 minut przy bólu, krioterapia miejscowa 2–4 minuty lub laseroterapia w serii 6–10 zabiegów, jeśli reakcja organizmu jest korzystna.
Jeśli w obrazie dominuje ból neuropatyczny, plan bywa bardziej ostrożny z intensywnością i częściej opiera się na regularnym, małym bodźcu ruchowym. Gdy problemem jest dekoncentracja ruchu i lęk przed aktywnością, indywidualne plany terapii mocniej akcentują edukację i stopniową ekspozycję na ruch. Choć to nie takie proste, najczęściej wygrywa konsekwencja, a nie agresywna intensywność.
Ile trwa realizacja indywidualnych planów terapii i po ilu sesjach widać efekty?
Indywidualne plany terapii w bólu przewlekłym zwykle prowadzi się etapami, a nie w jednej krótkiej serii. Pierwsze odczuwalne zmiany pacjenci często zgłaszają po 3–6 sesjach, ale stabilizacja efektu najczęściej wymaga 8–12 wizyt rozłożonych na 6–10 tygodni. Czas zależy od czasu trwania dolegliwości, poziomu aktywności, snu, stresu i tego, czy ćwiczenia domowe są wykonywane regularnie.
W terapii przewlekłej ważne jest też, jak interpretować poprawę. Zmniejszenie bólu o 2 punkty w skali 0–10 to często realny postęp, ale równie ważne bywa wydłużenie spaceru o 10–15 minut albo powrót do pracy przy biurku z przerwami co 30–40 minut bez zaostrzenia następnego dnia. Indywidualne plany terapii zakładają kontrolę co 2–3 tygodnie i korektę obciążeń, bo organizm w bólu przewlekłym potrafi reagować falami.
Kiedy indywidualne plany terapii wymagają zmiany i jakie sygnały są alarmowe?
Indywidualne plany terapii trzeba modyfikować, gdy postęp zatrzyma się na 2–3 tygodnie albo gdy objawy wyraźnie nasilają się po każdej wizycie i utrzymują ponad 24–48 godzin. Plan zmienia się też wtedy, gdy pacjent nie jest w stanie wykonywać ćwiczeń w domu z powodu zbyt dużej dawki lub zbyt skomplikowanej techniki. Najczęściej wystarczy uprościć zestaw, zmniejszyć zakres ruchu, skrócić czas lub zmienić kolejność bodźców.
Są też sytuacje, w których nie czeka się na kolejną kontrolę, tylko potrzebna jest pilna konsultacja lekarska. Należą do nich szybko narastające osłabienie siły, zaburzenia czucia o nowym charakterze, problemy z kontrolą oddawania moczu lub stolca, gorączka z silnym bólem oraz ból po urazie z wyraźnym ograniczeniem funkcji. Jeśli nic takiego nie występuje, a dolegliwości są przewlekłe, indywidualne plany terapii zwykle dają najlepsze efekty wtedy, gdy pacjent trzyma się zasad dawkowania ruchu, notuje reakcje po ćwiczeniach i pozwala planowi dojrzewać zamiast co tydzień zaczynać od zera.
Najczęściej zadawane pytania
Jak ustawić próg bólu podczas ćwiczeń w domu?
Najczęściej przyjmuje się, że w trakcie ćwiczeń ból może wzrosnąć łagodnie, ale nie powinien narastać z każdą serią ani zmieniać się w ostry, kłujący. Dobrym sygnałem jest, gdy objawy wracają do poziomu wyjściowego w ciągu 24 godzin, a następnego dnia nie ma wyraźnego pogorszenia funkcji. Jeśli po ćwiczeniach ból utrzymuje się wyraźnie dłużej lub rośnie z treningu na trening, zmniejsz zakres ruchu, liczbę powtórzeń albo tempo.
Co robić, gdy po wizycie ból utrzymuje się dłużej niż 48 godzin?
W takiej sytuacji potraktuj to jako sygnał, że dawka bodźca była zbyt duża i na 1–2 dni wróć do lżejszej wersji aktywności (krótsze ćwiczenia, mniejszy zakres, spokojniejsze tempo). Zapisz, po jakich elementach wizyty lub jakich ćwiczeniach objawy nasiliły się najbardziej, bo to ułatwia korektę planu na kolejnej kontroli. Jeśli do bólu dołącza nowe drętwienie, wyraźne osłabienie siły lub szybko narastające ograniczenie funkcji, nie czekaj i skonsultuj się pilnie z lekarzem.
Czy terapia manualna może zastąpić ćwiczenia przy bólu przewlekłym?
Terapia manualna bywa pomocna jako wstęp, bo może czasowo zmniejszyć ból i ułatwić wykonanie ruchu, ale rzadko daje trwały efekt bez ćwiczeń. Ćwiczenia budują tolerancję na obciążenie i uczą kontroli ruchu, co jest kluczowe w przewlekłych dolegliwościach. Najpraktyczniej traktować techniki manualne jako narzędzie do „otwarcia okna” na trening, a nie jako jedyny element terapii.
Jak praktycznie łączyć fizykoterapię z ćwiczeniami w jednym tygodniu?
Jeśli fizykoterapia (np. TENS lub krioterapia) zmniejsza ból, najlepiej wykonać po niej krótką sesję ćwiczeń, bo łatwiej wtedy utrzymać prawidłową technikę. W tygodniu ustaw priorytet na regularny ruch: ćwiczenia 4–6 dni, a fizykoterapię traktuj jako wsparcie w dniach z większą tkliwością lub po większym obciążeniu. Gdy po zabiegach czujesz wyraźne „rozleniwienie” lub spadek kontroli ruchu, przenieś ćwiczenia na inną porę dnia.
Jak kontrolować postępy między wizytami bez specjalistycznego sprzętu?
Notuj 2–3 proste wskaźniki: poziom bólu w skali 0–10, czas siedzenia lub spaceru bez nasilenia objawów oraz reakcję następnego dnia po ćwiczeniach. Raz w tygodniu powtórz to samo zadanie funkcjonalne (np. skłon, wstawanie z krzesła, wejście po schodach) i porównaj łatwość ruchu oraz kontrolę oddechu. Jeśli przez 2–3 tygodnie nie ma poprawy lub objawy systematycznie się nasilają, to znak, że plan wymaga korekty obciążeń.